Cannabiskonsum wurde in mehreren Fällen mit Schlaganfällen in Verbindung gebracht und kann zudem kardiovaskuläre Erkrankungen verschlimmern, die bei anfälligen Menschen zu Schlaganfällen führen können. Es gibt jedoch auch deutliche Hinweise darauf, dass Cannabinoid-Therapien möglicherweise zur Genesung nach einem Schlaganfall beitragen können.
Was ist ein Schlaganfall?
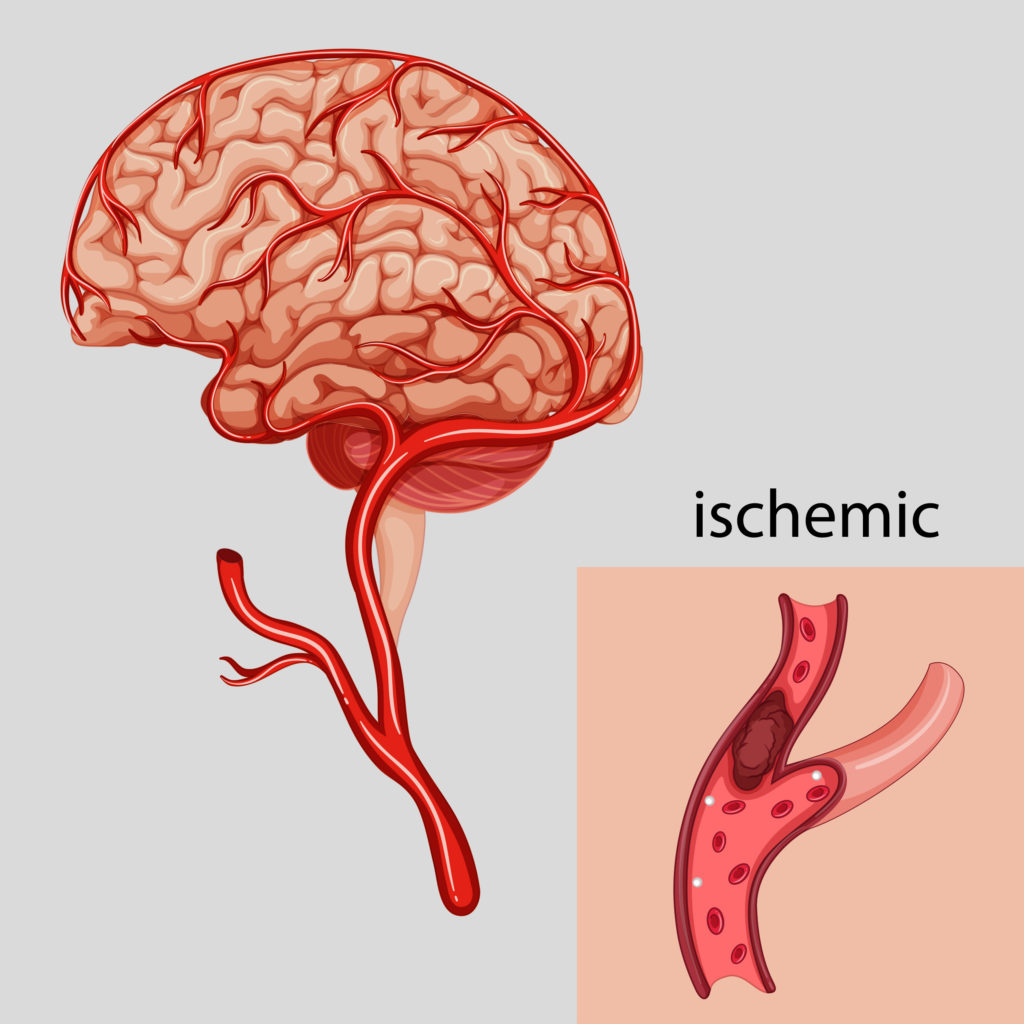
Ein Schlaganfall, auch Apoplexie genannt, beschreibt eine akute Unterbrechung oder Störung der Blutzufuhr zum Gehirn. Rund 87 Prozent aller Schlaganfälle sind ischämischer Natur.
Ein ischämischer Schlaganfall wird von einer Ischämie oder Durchblutungsstörungen verursacht, die wiederum meist durch eine Störung des Blutkreislaufs wie etwa arterielle Embolien, Atherosklerose oder Thrombosen verursacht werden. Ein sogenannter hämorrhagischer Schlaganfall oder Hirnschlag wird durch Blutungen im Gehirn verursacht.
Wenn der Blutfluss (und damit die Sauerstoffversorgung) zu den betroffenen Hirnregionen während eines Schlaganfalls unterbrochen wird, können die betroffenen Bereiche nicht mehr normal funktionieren und die damit verbundenen neurologischen und physiologischen Funktionen werden gestört oder ganz eingestellt. Je nachdem, wie lange der Blutfluss unterbrochen ist, können diese Schäden irreversibel sein.
Mit zunehmendem Verständnis des Themas wurden neue und bessere Therapien entwickelt, die einige Auswirkungen von Schlaganfällen mildern und umkehren können. Auch Cannabis und Therapien auf Cannabinoid-Basis werden aufgrund ihrer neuroprotektiven Eigenschaften gründlich unter die Lupe genommen.
Prävalenz und Risikofaktoren
Ein Schlaganfall ist eine schwere und lähmende Erkrankung, von der jährlich bis zu 15 Millionen Menschen weltweit betroffen sind – und die Zahl der Betroffenen steigt von Jahr zu Jahr weiter an. In den Entwicklungsländern nimmt die Prävalenz mit zunehmender Verwestlichung des Lebensstils zu, während in den Industrieländern die absolute Prävalenz abnimmt, wobei die Zahl der Fälle mit zunehmendem Alter der Bevölkerung jedoch weiterhin zunimmt.
Schlaganfälle betreffen vor allem die älteren Bevölkerungsgruppen, und
während die Weltbevölkerung immer älter wird, nimmt der Druck auf das
Gesundheitssystem zu. Neben zunehmendem Alter spielen auch andere Faktoren eine
Rolle dabei, ob jemand für einen Schlaganfall prädesponiert ist, wie etwa
Bluthochdruck, ein hoher Cholesterinspiegel,
Diabetes, ischämische Herzerkrankungen oder Tabakkonsum.
Bluthochdruck (Hypertonie) ist der Faktor, der am stärksten mit einem erhöhten
Schlaganfallrisiko verbunden ist.
Es gibt zwar Hinweise darauf, dass
Cannabiskonsum das Schlaganfallrisiko sowohl bei anfälligen Menschen als auch
bei anderweitig gesunden, jungen und erwachsenen Männern erhöhen kann, aber ein
kausaler Zusammenhang konnte noch nicht eindeutig festgestellt werden.
Schlaganfälle, die mit Cannabis in Verbindung gebracht werden können, stellen
sicherlich nur einen Bruchteil aller Fälle dar, da aber der Cannabiskonsum in
vielen Ländern zunimmt, könnte auch die Häufigkeit solcher Fälle künftig
zunehmen.
Für wen birgt der Cannabiskonsum ein erhöhtes Schlaganfallrisiko?
Kann Cannabis einen Schlaganfall verursachen? Die meisten vorliegenden Studien zu diesem Thema lassen darauf schließen, dass nur sehr wenige Cannabiskonsumenten ein erhöhtes Schlaganfallrisiko aufweisen. Einer Studie aus dem Jahr 2018 zufolge steigt diese Zahl jedoch leicht an.
Auch für Menschen mit bestimmten vorbestehenden Grunderkrankungen kannCannabiskonsum das Risiko eines Schlaganfalls erhöhen –- und in äußerst seltenen Fällen sogar unmittelbar auslösen.
Cannabiskonsumenten, die an ischämischen Herzerkrankungen, Bluthochdruck und zerebrovaskulären Erkrankungen leiden, können Brustschmerzen, Herzrhythmusstörungen und (in extrem seltenen Fällen) einen akuten Myokardinfarkt (Herzinfarkt) erleiden. Wenn eine Person einen Herzinfarkt erleidet, besteht bei ihr im Folgemonat ein erhöhtes Schlaganfallrisiko. Eine neue Studie (aus dem Jahr 2018) mit mehr als einer Million Patienten ergab, dass Cannabiskonsumenten, die einen Herzinfarkt erlitten und ins Krankenhaus eingeliefert wurden, ein geringeres Risiko für Vorhofflimmern und eine geringere Mortalität in Krankenhäusern aufwiesen, als Patienten, die kein Cannabis konsumierten.
Patienten mit einer zerebrovaskulären Erkrankung wie beispielsweise Atherosklerose, können ebenfalls Schlaganfälle erleiden, die durch cannabisbedingte Veränderungen des Blutdrucks verursacht werden.
Das Risiko, dass Symptome auftreten, scheint unmittelbar nach dem Cannabiskonsum am höchsten zu sein und sinkt innerhalb von dreißig Minuten wieder auf ein annähernd normales Niveau. Da THC schmerzlindernd wirkt, kann es theoretischBrustschmerzen verschleiern und somit die Behandlung verzögern.
Schlaganfälle und kardiovaskuläre Gesundheit
Herz-Kreislauf-Erkrankungen sind sehr stark mit dem Risiko eines ischämischen Schlaganfalls verbunden. Bluthochdruck (Hypertonie) an sich wird oft als eine kardiovaskuläre Erkrankung angesehen, da er das Herz belastet werden und somit zu diversen Komplikationen führen kann. Dies ist auch ein Symptom bei vielen Herz-Kreislauf-Erkrankungen. Bluthochdruck wird jedoch als unabhängiger Risikofaktor angesehen, insbesondere wenn es sich um eine „primäre“ Hypertonie handelt und es keine erkennbare zugrundeliegende Ursache für sein Auftreten gibt.
Es gibt viele andere kardiovaskuläre Erkrankungen, die das Schlaganfallrisiko erhöhen, darunter ischämische Herzerkrankungen (fortschreitende Verengung der Blutgefäße), hypertensive Herzerkrankungen (eine der Hauptursachen für Aneurysmen) und zerebrovaskuläre Erkrankungen (eine Gruppe von Erkrankungen, die Blutgefäße im und zum Gehirn betreffen, darunter Atherosklerose und vorübergehende ischämische Attacken).
Thrombose und Embolien
Thrombose und Embolie sind zwei weitere Hauptfaktoren, die beide eine Obstruktion der Blutgefäße bedeuten (Thrombose bezieht sich auf Blutgefäßverengungen, die ausschließlich durch Blutgerinnsel verursacht werden und am Entstehungsort auftreten, während eine Embolie ein Blutgerinnsel, ein Luftbläschen oder ein Fettkügelchen sein kann und im Körper fernab von ihrem Entstehungsort auftreten kann).
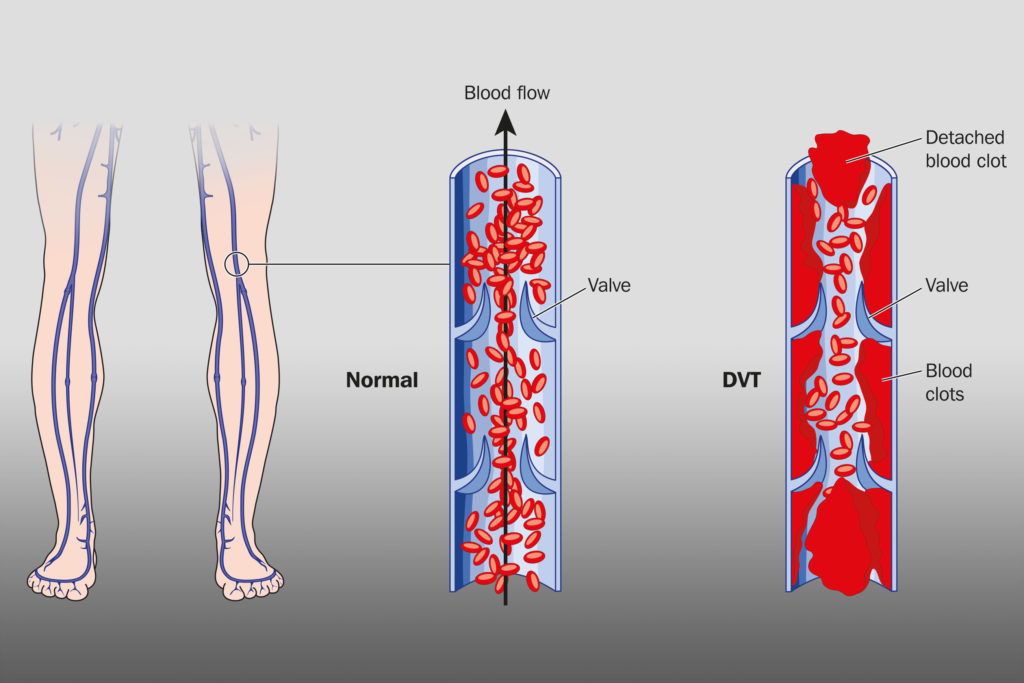
Viele dieser Krankheiten stellen nicht nur ein direktes Risiko dar, sondern verursachen auch Bluthochdruck (bekannt als „sekundäre“ Hypertonie, wenn der Bluthochdruck Symptom einer vorangehenden Grunderkrankung ist), was das Risiko noch weiter erhöht. Etwa 30 bis 40 Prozent aller ischämischen Schlaganfälle haben keine offensichtliche physiologische Ursache. Solche Fälle werden „kryptogen“ genannt.
Das Endocannabinoidystem, kardiovaskuläre Gesundheit und Schlaganfälle
Mehrere Studien haben einen Zusammenhang zwischen Cannabiskonsum und akuten Myokardinfarkten theoretisiert. Eine 2001 veröffentlichte Studie kam zu dem Ergebnis, dass das Risiko eines Herzinfarkts bei einer kleinen Anzahl anfälliger Personen im Zeitraum von sechzig Minuten nach dem Cannabiskonsum um das 4,8-fache steigt. Bei Personen, die einen Herzinfarkt erlitten haben, besteht ein erhöhtes Risiko, innerhalb von dreißig Tagen nach Eintritt eines Myokardinfarkts einen Schlaganfall zu erleiden.
Es wird auch angenommen, dass das Rauchen von Cannabis den Gehalt an Carboxyhämoglobin im Blut erhöht, die Sauerstoffzufuhr zum Herzen verringert und die Herzfrequenz erhöht, wodurch das Herz wiederum stärker belastet wird. Diese Nebenwirkungen sind bekanntermaßen mit dem Cannabiskonsum verbunden. Aber ein Zusammenhang zwischen Cannabiskonsum und Myokardinfarkten selbst konnte dennoch nicht vollends festgestellt werden und dürfte nur diejenigen Patienten betreffen, bei denen bereits ein erhöhtes Risiko besteht.
CB1- und CB2-Rezeptoren sind innerhalb des Herz-Kreislauf-Systems weit verbreitet und regeln die Zellaktivität in den Wänden der Blutgefäße. Es wird angenommen, dass dieser Mechanismus in irgendeiner Weise zur Entstehung einer Atherosklerose beitragen kann, einer weiteren Hauptursache ischämischer Schlaganfälle.
CB-Rezeptoren, Atherosklerose und Thrombose
Bei einer Atherosklerose sammeln sich in der Regel weiße Blutkörperchen, Ablagerungen, Cholesterin und Fettsäuren in den Arterienwänden an. Diese Ansammlungen summieren sich üblicherweise zu Plaques, die als Atherome bezeichnet werden. Es wurde festgestellt, dass CB1-Rezeptoren in bestimmten weißen Blutkörperchen, den sogenannten Makrophagen, vorkommen, die bei fortgeschrittenen Atheromen auftauchen.
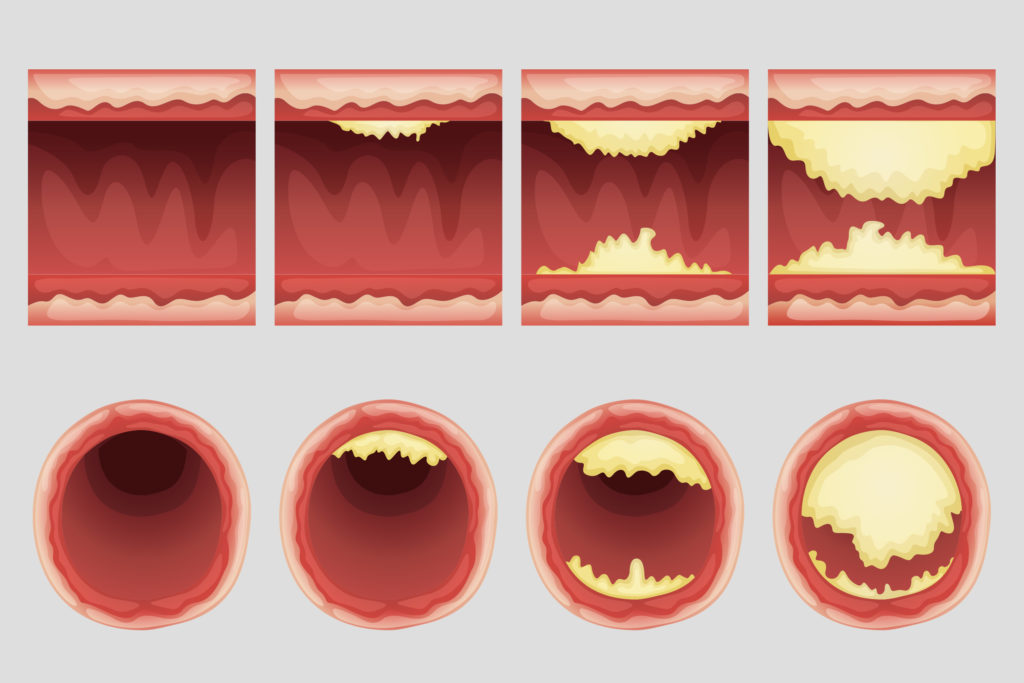
Es ist noch nicht bekannt, wie dieser Prozess genau abläuft, aber es wurde
festgestellt, dass Patienten mit instabiler Angina (unregelmäßiger Brustschmerz
durch Ischämie des Herzens) eine deutlich höhere Expression von CB1-
und CB2-Rezeptoren in Koronararterien mit atherosklerotischen Plaques aufweisen
als Patienten mit stabiler Angina.
Es konnte auch nachgewiesen werden, dass
der CB-Rezeptor-Agonist Delta-9-THC Blutplättchen über die CB-Rezeptoren
aktiviert, was zu einer erhöhten Expression von Glykoprotein IIb/IIIa (einem in
den Plättchen vorkommenden Protein) führt. Eine Meta-Analyse aus dem Jahr 2012
deutete darauf hin, dass dies wiederum die Aktivierung
des Faktor VII bewirkt, einem Protein, das stark
mit der Thrombogenese (Wachstum von Blutgerinnseln) verknüpft ist und eine Aggregation der Blutplättchen
auslöst.
Dabei sollte man jedoch nicht außer Acht lassen, dass in derselben Meta-Analyse dargelegt wurde, dass andere Studien nicht zu den gleichen Schlussfolgerungen gekommen sind und teilweise sogar vermuten, dass Cannabinoide die Aggression der Blutplättchen hemmen können.
Cannabis-Arteriitis und ischämische Attacken
Es gibt auch Hinweise darauf, dass Cannabis das Schlaganfallrisiko durch einen etwas anderen Prozess erhöhen kann: die Cannabis-Arteriitis, die der der Endangiitis obliterans (auch bekannt als Buerger-Syndrom, eine bekannte Folge des langfristigen Tabakkonsums) sehr ähnelt.
Es wird angenommen, dass sich dabei, wie bei solchen Erkrankungen typisch, die Blutgefäße sowohl im Gehirn als auch in den peripheren Gefäßen immer wieder entzünden. Sind die Entzündungen in diesen Regionen schwerwiegend genug, können sie eine Beeinträchtigung der Blutzufuhr zum Gehirn und damit einen ischämischen Schlaganfall verursachen.

Es sei jedoch gesagt, dass die Cannabis-Arteriitis nicht eindeutig nachgewiesen werden konnte. Viele Studien, die sich mit ihr befassten, wurden an Personen durchgeführt, die auch Tabak konsumierten. Genauso beschreiben diverse Studien und Publikationen einen Zusammenhang zwischen Cannabis und ischämischem Schlaganfall, doch sind viele dieser Studien unvollständig oder fehlerhaft.
Schlaganfälle, die mit Cannabiskonsum in Zusammenhang gebracht werden
In Neuseeland zeigte eine Studie mit 218 Teilnehmern, die unter ischämischen Schlaganfällen oder einer transitorischen ischämischen Attacke litten, dass bei 25 der Probanden (15,6 Prozent) Cannabinoide im Urin gefunden wurden. Bei der Fall-Kontroll-Studie waren es hingegen nur 8,1 Prozent. Viele der Teilnehmer konsumierten jedoch auch Tabak. Nachdem die Forscher die Auswertungskriterien der Studie unter Berücksichtigung dieser Tatsache anpassten, konnten sie keine Rückschlüsse ziehen, die unabhängig vom Tabak waren.
Bei einer von Wolff, et al. durchgeführten Prüfung der medizinischen Fachliteratur wurden 59 Fälle mit Schlaganfällen dokumentiert, von denen angenommen wird, dass sie mit Cannabiskonsum zusammenhängen. Bei 83 Prozent dieser Fälle handelte es sich um ischämische Schlaganfälle. Das Durchschnittsalter der 59 Individuen betrug 33 Jahre, wobei Männer fünfmal häufiger betroffen waren als Frauen.
Studien konnten keinen Zusammenhang nachweisen
Das Belegen eines Zusammenhangs zwischen Cannabiskonsum und erhöhtem Schlaganfallrisiko gilt in der Regel als umständlich. Zum Beispiel rechtfertigte eine von Wolff beschriebene Fallstudie mit 17 Schlaganfall-Patienten, die Cannabis konsumierten, einen kausalen Zusammenhang mit dem Fehlen anderer bekannter Risikofaktoren, einer zeitlichen Kontiguität zwischen Cannabiskonsum und dem Auftreten von Symptomen sowie dem Wiederauftreten von Symptomen nach Wiederaufnahme des Konsums.
Laut Wolffs Bericht herrschte bei chronischen Konsumenten ein höheres Schlaganfallrisiko als bei Gelegenheitskonsumenten. In vielen der beschriebenen Fälle trat der Schlaganfall während des Cannabiskonsums oder innerhalb von 30 Minuten nach dem Konsum auf. Die zeitliche Kontiguität zwischen Cannabiskonsum und ischämischen Attacken gilt als Basis für die Annahme einer Wechselwirkung.
Eine andere von Desbois und Cacoub durchgeführte Untersuchung dokumentierte 71 Fälle von Cannabiskonsumenten mit ischämischen Schlaganfällen. Alle Patienten wurden als starke Cannabiskonsumenten eingestuft. In 76,5 Prozent der Fälle traten die Symptome erneut während des Cannabiskonsums oder innerhalb von dreißig Minuten nach dem Konsum auf. Die zeitliche Kontiguität ist deutlich erkennbar und weist stark darauf hin, dass Cannabis in besonderen Fällen einen Schlaganfall auslösen kann. Das Wiederauftreten von Symptomen nach Wiederaufnahme des Cannabiskonsums stellt einen weiteren Indizienbeweis dar.
THC, Verengung der Blutgefäße und Stenose
Es scheint also, dass der Cannabiskonsum in seltenen Fällen einen Schlaganfall auslösen kann, und es gibt unterschiedliche Theorien darüber, wie dies zustandekommen kann. THC kann nicht nur zur Entwicklung einer Atherosklerose führen, sondern auch ein reversibles zerebrales Vasokonstriktionssyndrom (RCVS) auslösen. Mehrere Studien an Tieren und Menschen haben gezeigt, dass THC periphere vasokonstriktorische Eigenschaften besitzt.
Wolff berichtete, das bei 21 Prozent der von einem ischämischen Schlaganfall betroffenen Cannabiskonsumenten eine multifokale intrakraniale Stenose (MIS) auftrat. Es wurde festgestellt, dass diese Form der zerebralen Angiopathie, die eine Verengung der zerebralen Arterien an vielen Stellen des Gehirns verursacht, innerhalb von drei bis sechs Monaten nach Einstellung des Cannabiskonsums zurückging und letztendlich vollständig verschwand.
Desbois und Cacoub meldeten multifokale intrakraniale Stenosen bei 50 Prozent, reversible zerebrale Vasokonstriktionssyndrome bei 43 Prozent und einfache Stenosen bei 22,6 Prozent der Patienten. Eine Überprüfung der Patienten mit reversiblem zerebralen Vasokonstriktionssyndrom ergab bei Cannabiskonsumenten eine Inzidenz von 32 Prozent. Bei knapp der Hälfte von ihnen war Cannabis die einzige konsumierte Droge.
Akute Myokardinfarkte und ischämische Schlaganfälle
Kardioembolische ischämische Schlaganfälle machen 14 bis 30 Prozent aller ischämischer Schlaganfälle aus und bei mindestens einer Fallstudie wurden sie mit cannabisbezogenen Myokardinfarkten in Zusammenhang gebracht. Bei kardioembolischen ischämischen Schlaganfällen tritt eine Embolie zwischen Herz und Gehirn auf, die zu einer Störung des myokardialen Angebots- und Nachfragegleichgewichts und damit zu einem Schlaganfall führt.
Da das Endocannabinoid-System so eng mit der kardiovaskulären Gesundheit verbunden ist, ist es wahrscheinlich, dass THC und andere Cannabinoide eine wichtige Rolle bei der Regulierung kardiovaskulärer Funktionen spielen. Bei gesunden Menschen ohne vorangehende Grunderkrankung oder Veranlagung würde das Endocannabinoid-System dazu beitragen, dass man gesund bleibt. Bei Menschen mit Schlaganfallrisiko, deren Herz-Kreislauf-System bereits gestört ist, kann ein fehlerhaftes Endocannabinoid-System jedoch zu unerwünschten Nebenwirkungen führen.
Abgesehen von den Menschen, bei denen bereits ein erhöhtes Schlaganfallrisiko vorherrscht, gibt es eine kleine unerklärliche Inzidenz bei jungen, augenscheinlich gesunden Menschen, die nach dem Cannabiskonsum einen ischämischen Schlaganfall erlitten. Es kann sein, dass bei diesen Fällen kein Zusammenhang zwischen Schlaganfall und Cannabiskonsum besteht, oder dass eine genetische Prädisposition für solche Phänomene vorliegt. Bislang konnte nur das männliche Geschlecht als konsistente Variable bei Patienten mit cannabisassoziierten ischämischen Schlaganfällen festgestellt werden.
Der Nachweis einer Wechselwirkung bedarf weiterer Forschung
Die Hinweise für einen Zusammenhang zwischen Cannabiskonsum und ischämischen Schlaganfällen häufen sich, aber ein genauer kausaler Zusammenhang muss noch immer hergestellt werden. Die offensichtliche zeitliche Kontiguität zwischen dem Cannabiskonsum und dem Auftreten eines Schlaganfalls ist das überzeugendste Indiz dafür. Aber auch das Wiederauftauchen ischämischer Schlaganfälle nach Wiederbeginn des Cannabiskonsums deuten auf einen kausalen Zusammenhang hin.
Da medizinisches Cannabis immer besser zugänglich und für immer mehr Krankheiten verschrieben wird, ist es wichtig, auch dessen potenzielle Nebenwirkungen zu berücksichtigen. Die Nebenwirkungen von Cannabis sind anscheinend größtenteils wohltuend und die Zahl der Personen, die potenziell betroffen sind, ist so gering, dass es in keiner Weise rechtfertigt, der Bevölkerung Medikamente auf Cannabis-Basis vorzuenthalten. Darüber hinaus versprechen Cannabinoid-Therapien großes Potenzial, Patienten nach einem Schlaganfall bei der Genesung zu unterstützen.
- Disclaimer:Dieser Artikel stellt keinen Ersatz für eine professionelle medizinische Beratung, Diagnose oder Behandlung dar. Wenden Sie sich immer an Ihren Arzt oder eine andere zugelassene medizinische Fachkraft. Sie sollten wegen etwas, das Sie auf dieser Website gelesen haben, weder zögern, Ihren Arzt aufzusuchen, noch deswegen eine medizinische Beratung missachten.















Cannabis verhindert Arteriosklerose, Schlaganfall, Herzinfarkt, Krebs, Diabetes, Alzheimer und Parkinson. Ein Grund für die Pharmaindustrie es zu verbieten. Leider gibt es keine vergleichbar guten Tabletten. Ein Verbrechen am Volk.