La littérature actuelle démontre un très fort lien entre le système endocannabinoïde et la cirrhose du foie, et ce, jusqu’au stade final de la maladie. Cependant, il n’y a pas de consensus sur la possibilité que la consommation de cannabis mène à la cirrhose du foie ni sur celle que le cannabis pourrait aider à la traiter.
On peut comparer le foie à un organe géant qui détoxifie le corps humain. Il joue un rôle important dans le métabolisme des drogues, de l’alcool, des médicaments et des toxines qui lui parviennent du tractus gastro-intestinal. Des habitudes délétères telle la consommation excessive d’alcool ou de drogue, et certains virus hépatiques (l’hépatite) contribuent à la dégradation du foie. Le résultat final de cette détérioration est une cicatrisation extrême et irréversible du foie : la cirrhose.

Une grande controverse entoure la consommation de cannabis et la cirrhose. La médecine moderne a confirmé que le système endocannabinoïdes était étroitement impliqué dans la cirrhose. L’expression et l’activité des récepteurs CB1 et CB2 dans le foie jouent probablement un rôle important dans la progression de maladies hépatiques, de la fibrose et de la cirrhose. Malgré cette constatation, les preuves se contredisent lorsqu’il s’agit de déterminer comment les phytocannabinoïdes (comme le THC et le CBD) affectent ce processus physiologique et s’ils sont bénéfiques ou dommageables. Explorons le sujet.
Qu’est-ce que la cirrhose, quelle en est la cause et quels sont les traitements ?
La cirrhose fait référence à la cicatrisation avancée et chronique des tissus du foie. Aux stades initiaux, la cicatrisation est appelée fibrose hépatique. Elle survient lorsque le foie, soumis à des agressions récurrentes et chroniques, est toujours en processus de cicatrisation ce qui mène éventuellement à une cicatrisation permanente. Une cirrhose survient lorsque la cicatrisation est si grave qu’elle compromet des aspects du fonctionnement de l’organe. Une cirrhose chronique altère l’architecture du foie et peut mener à une insuffisance hépatique.
Les maladies de foie sont à l’origine du décès de près de deux millions de personnes par année dont un million sont directement liées à des complications des suites d’une cirrhose. La cirrhose hépatique est au 11e rang des maladies les plus mortelles au monde.
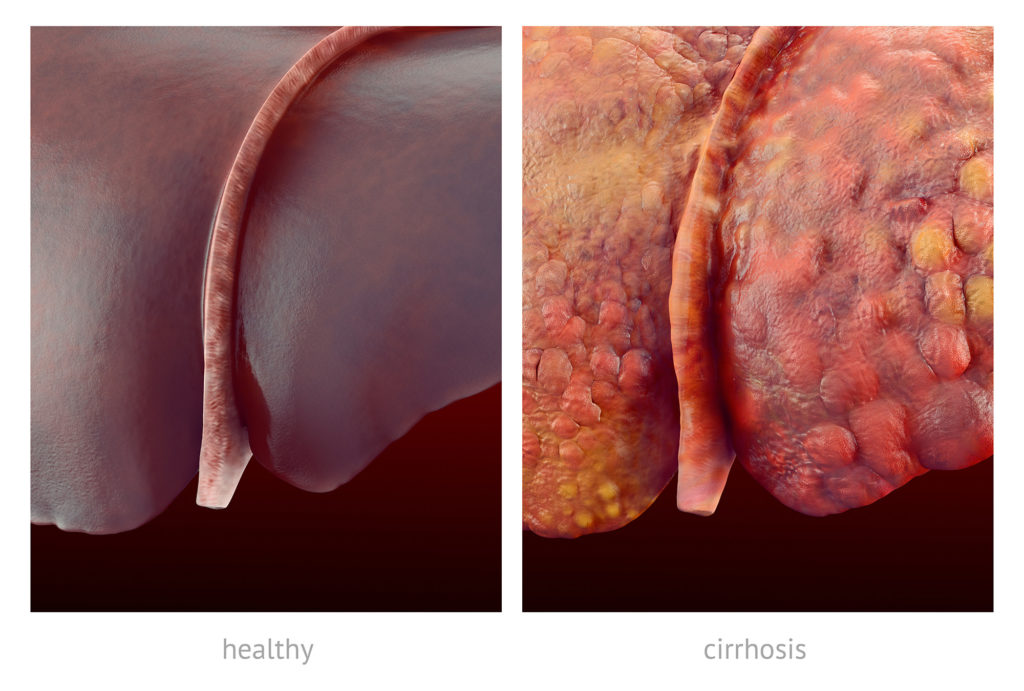
Les causes les plus communes de la cirrhose sont la consommation excessive d’alcool et l’hépatite C, bien que d’autres conditions de foie peuvent mener à la cirrhose hépatique comme la stéatose hépatique qui elle aussi est souvent associée à un excès d’alcool.
A ce jour, il n’existe aucun remède connu pour la cirrhose du foie. La condition est caractérisée par une cicatrisation qui est habituellement irréversible, peu importe l’endroit où elle survient dans le corps. Comme toute autre cicatrisation, la cicatrisation hépatite est considérée être irréversible, bien que lorsque le facteur de causalité est éliminé, la progression de la maladie peut être ralentie.
De très forte prévalence mondiale, la cirrhose du foie est largement étudiée. Récemment, le système endocannabinoïde est sous la loupe comme cible potentielle de traitement. Cet intérêt s’explique par le fait que, comparativement à des foies sains, les foies cirrhotiques affichent un fonctionnement différent lorsque des cannabinoïdes endogènes et les récepteurs cannabinoïdes sont impliqués. Voilà ce qui alimente la controverse majeure entourant la question du cannabis : représente-t-il un facteur de causalité, ou plutôt, un traitement potentiel ?
Le système endocannabinoïde et la cirrhose du foie
Beaucoup d’études expérimentales et d’observations cliniques ont noté une altération de l’activité des endocannabinoïdes et des récepteurs cannabinoïdes pendant une crise de foie. Une forte activité du système endocannabinoïde (SEC) a été notée dans les foies cirrhotiques, de même qu’une très grande concentration de récepteurs cannabinoïdes pendant la progression de la maladie. Cependant, l’expression des récepteurs cannabinoïdes est très faible, ou complètement absente dans des foies en santé.
En 2011, une étude publiée dans le British Journal of Pharmacology a trouvé une régulation à la hausse des récepteurs CB1 et CB2 dans des échantillons de foie cirrhotiques. Les chercheurs ont trouvé que l’activation des récepteurs CB1 (agonisme) intensifiait la fibrogénèse (création de tissus cicatriciels) alors que celle des récepteurs CB2 inhibait la progression qui mène à la fibrose. Cette même étude a démontré que les récepteurs CB2 étaient fondamentaux au processus de régénération qui survient à la suite d’une insuffisance hépatique aiguë.
Ces résultats semblent être confirmés par d’autres études, notamment dans une étude où les récepteurs CB1 et CB2 ont été complètement enlevés des cellules hépatiques cirrhotiques de rongeurs pour observer les effets. Effectivement, la suppression des récepteurs CB1 a été associée à une amélioration marquée de la fibrose hépatique, alors que celle des CB2 a augmenté l’inflammation, le dépôt de collagène et le gras dans le foie.
Ces conclusions ont encore été appuyées par une autre étude de Julien et coll. en 2005. L’équipe a montré que l’activation des récepteurs CB2 déclenchait une activité antifibrogénique, démontrant l’importance de ces récepteurs dans le processus de régénération qui s’enclenche après la fibrose hépatique.
Outre les récepteurs cannabinoïdes, les cannabinoïdes endogènes ont aussi une importante fonction mécanique dans la cirrhose hépatique. Les cannabinoïdes endogènes tels le AEA et le 2-AG contribuent naturellement au comportement des récepteurs CB1 et CB2. Ainsi, ils pourraient instiguer certaines des activités antifibrogéniques et profibrogéniques des récepteurs eux-mêmes.
Il a été démontré que l’AEA réduisait la fibrogénèse dans la cirrhose hépatique. A l’inverse, le 2-AG empêche potentiellement la fibrogénèse de manière complètement indépendante, sans l’interaction des récepteurs CB. Toutefois, à plus fortes doses, le 2-AG induit la mort des cellules de Kupffer, ce qui pourrait donc inhiber la fibrogénèse. On pense que l’activité accrue des cellules de Kupffer favorise la fibrogénèse et la fibrose.
L’étude ci-haut mentionnée démontre que le système endocannabinoïde est impliqué dans littéralement tous les stades de la pathologie. Ceci inclut les complications potentielles des suites d’une cirrhose, comme l’encéphalopathie hépatique. Il s’agit d’une condition neuropsychiatrique spécifiquement causée par l’endommagement des fonctions du foie. De nouvelles recherchent commencent à montrer que des cannabinoïdes exogènes tels le THC et le CBD interagissent avec le système endocannabinoïde de telle sorte qu’ils peuvent traiter les symptômes de l’encéphalopathie hépatique. Ce potentiel sera discuté plus en détail un peu plus loin dans l’article.
Le cannabis et la progression de la cirrhose hépatique
La recherche sur le potentiel du cannabis à augmenter le risque de cirrhose hépatique est variée et controversée. En majorité, les résultats sont complètement contradictoires.
Au début de 2019, le Dr Igor Koturbash et d’autres chercheurs de l’université d’Arkansas ont entrepris de déterminer la dose hépatotoxique de CBD. Ils ont administré du CBD à des rongeurs, d’abord dans une phase de toxicité aiguë et ensuite dans une phase de toxicité subaiguë. Dans la première phase, les souris ont reçu une dose unique pouvant atteindre 2460 mg/kg ; durant la phase subaiguë, elles ont reçu de plus faibles doses (jusqu’à 615 mg/kg) sur une période de dix jours. Chose intéressante, durant la phase subaiguë, 75 % des souris sont mortes ou étaient mourantes à l’intérieur de 72 à 96 heures d’une hépatotoxicité profonde.
Il est important de se rappeler qu’il s’agit des niveaux d’hépatotoxicité du CBD, ce qui ne suggère pas que toute consommation de CBD soit hépatotoxique. Les médias ont réagi à de tels résultats en affirmant que « le CBD pouvait endommager le foie », alors que les chercheurs tentaient simplement de déterminer la dose maximale qui pouvait mener à une hépatotoxicité. Essentiellement, les chercheurs ont conclu que le CBD interagissait selon le même métabolisme que bien d’autres substances et drogues, ce qui contribue à son hépatotoxicité. Enfin, les auteurs de l’étude ont suggéré une manière d’établir une posologie standard individuelle pour éviter tout risque d’hépatotoxicité.
En 2005, des chercheurs français ont étudié les effets du cannabis fumé sur la progression de la fibrose chez 270 patients atteints d’hépatite C chronique. Ils ont inclus à leurs calculs d’autres facteurs, comme une consommation excessive d’alcool, le tabagisme, l’âge auquel la biopsie de foie a été prélevée et la stéatose. L’étude a conclu qu’on pouvait prédire une fibrose grave par une consommation quotidienne de cannabis, indépendamment des autres facteurs, et qu’il était préférable pour les patients atteints d’hépatite C chronique de s’abstenir de consommer régulièrement du cannabis.
Ces résultats ont été appuyés par une autre étude de 2008 sur 204 patients affectés d’hépatite C. Menée à l’université de San Francisco, l’étude s’est servie de données de référence provenant d’une étude prospective de cohortes basée sur la communauté. Le prédicteur primaire était la consommation de cannabis et les résultats ont été calculés à l’aide d’un score de fibrose sur biopsie. L’équipe a elle aussi conclu qu’une consommation quotidienne de cannabis était fortement associée à une fibrose moyenne à grave chez les patients ayant déjà reçu un diagnostic d’hépatite C.
En 2013, des chercheurs canadiens de l’université McGill, au Québec, ont obtenu des résultats en complète contradiction avec ceux ci-haut mentionnés. L’équipe a évalué 690 individus ayant reçu un diagnostic de coinfection VIH/hépatite C ne présentant pas de fibrose importante ni de maladie de foie en phase terminale. Au départ, 53 % des sujets avaient fumé de la marijuana dans les six derniers mois et consommaient en moyenne sept joints par semaine, alors que 40 % étaient des consommateurs quotidiens.
Les chercheurs ont trouvé que dix joints de plus par semaine augmentaient légèrement le risque que la maladie de foie ou la cirrhose n’atteigne le stade terminal. Cependant, ils ont aussi trouvé que lorsque l’exposition au cannabis était retardée de 6 à 12 mois avant le diagnostic de VIH/hépatite C, le cannabis n’était plus associé à la progression de la fibrose ou de la cirrhose. De même, ils ont trouvé que tout risque accru de cirrhose associé à la consommation de cannabis était atténué une fois que l’exposition était retardée.
Les chercheurs ont attribué les résultats des autres études à un probable mécanisme causal inverse lié à l’automédication au cannabis. Ils n’ont pas trouvé de risques associés entre l’usage de cannabis et la progression de la fibrose ou cirrhose hépatique.
Encéphalopathie hépatique et phytocannabinoïdes
Une maladie de foie chronique peut mener à la détérioration des fonctions cérébrales, une condition appelée l’encéphalopathie hépatique. Le rôle le plus important du foie est de détoxifier le sang contaminé qui lui parvient du tractus gastro-intestinal, en plus de métaboliser les drogues et les autres matières toxiques qui pénètrent dans l’organisme à partir du tube digestif. Si ces fonctions sont trop lourdement entravées, les toxines s’accumulent dans le corps, et dans le cerveau.
Les données sur le rôle des endocannabinoïdes dans l’encéphalopathie hépatique sont relativement éparses. Elles demeurent pourtant justes et prometteuses dans la découverte de nouveaux traitements.
Dans une étude effectuée en 2006, des chercheurs ont observé des taux élevés du cannabinoïde endogène, le 2-AG, dans le cerveau de souris souffrant d’insuffisance hépatique fulminante. L’équipe s’en est servi comme biomarqueur indiquant que le système endocannabinoïde répondait à une défaillance du foie. Les souris traitées au 2-AG exogène et à un autre antagoniste des récepteurs CB1, SR141716A ont affiché des résultats neurologiques améliorés. Les résultats étaient encore meilleurs lorsqu’elles étaient traitées à l’agoniste des récepteurs CB2. Les chercheurs ont conclu que la modulation du système endocannabinoïde par des cannabinoïdes exogènes – antagonistes du CB1 ou agonistes du CB2 – recelait un potentiel pour de futurs traitements.
Des chercheurs d’une autre étude ont rapporté que la stimulation de l’AMPK (une enzyme cérébrale et un important senseur énergétique intracellulaire) causait la défaillance hépatique. Cette enzyme est régulée par le système endocannabinoïde. L’administration de THC à des souris dont l’encéphalopathie hépatique avait été induite a causé une augmentation des niveaux d’AMPK et rétablissait les fonctions cérébrales. Ceci s’explique par le fait qu’en état de défaillance hépatique (comme mentionné dans cet article), les récepteurs CB2 sont vivement stimulés et réactifs.
Il existe aussi beaucoup de recherche sur le rôle du système endocannabinoïde dans la vasodilatation hépatique et d’autres altérations circulatoires caractéristiques de la cirrhose. Ces données sont tout aussi pertinentes et s’ajoutent au corpus de recherche qui décrit la réponse du système endocannabinoïde à la cirrhose.
Ce que l’on sait et ce que l’on ignore au sujet du cannabis et de la cirrhose
La recherche montre un lien évident entre le système endocannabinoïde et la cirrhose hépatique. A tout le moins, elle confirme que le système endocannabinoïde agit comme une équipe de secours pour une personne qui souffre du foie. Lorsque l’état s’aggrave et que survient, par exemple, la cirrhose ou l’encéphalopathie hépatique, le système endocannabinoïde représente une cible de traitement intéressante.
Pourtant, tout traitement au cannabis (peu importe s’il contribue ou non au trouble hépatique) demeure controversé. Les preuves sont encore trop contradictoires et le sujet profiterait d’une analyse plus poussée pour éclaircir le rôle du cannabis en tant que médicament. Chose certaine, l’incertitude justifie la réalisation de nouvelles études, et les chercheurs devraient s’y attacher.
- Disclaimer:Cet article ne remplace aucun conseil, diagnostic ou traitement d’un professionnel médical. Consultez toujours votre médecin ou tout autre professionnel de la santé habilité. Ne tardez pas à obtenir des conseils médicaux et n’ignorez aucune recommandation médicale après avoir lu tout contenu de ce site web.












Merci pour cet article très intéressant. En revanche, certaines études semblent peu fiables, notamment quand elles se basent sur un certain nombre de joints. Il faudrait au minimum préciser la quantité de cannabis consommée et le pourcentage de THC.
Paix à toutes ces àmes animales qui ont été sacrifiées pour rien, puisque ces « scientifiques » n’ont même pas trouvé de conscesus.
Bonjour vous parlez beaucoup du cannabis et je souhaite savoir si à priori avec une cirrhose on peut consommer du cbd pour des douleurs sans que le foie soit endommagé ? Bien Cordialement
Bonjour Small,
Merci d’avoir laissé un commentaire. Nous sommes désolés d’apprendre votre situation. Comme Sensi Seeds n’est pas une agence médicale, nous ne pouvons vous donner d’autres conseils médicaux que celui d’aller consulter votre professionnel de la santé habilité.
Nous vous souhaitons la meilleure des chances,
Scarlet