Die aktuell vorliegende Literatur zeigt einen sehr klaren Zusammenhang zwischen dem Endocannabinoid-System und der Leberzirrhose bis hin zur Lebererkrankung im Endstadium. Es besteht jedoch kein Konsens darüber, ob Cannabiskonsum zu einer Leberzirrhose führen kann oder ob es sich um eine mögliche Behandlung der Erkrankung handelt.
Die Leber kann als das riesige Entgiftungsorgan des menschlichen Körpers betrachtet werden. Sie spielt eine wichtige Rolle im Stoffwechsel von Drogen, Alkohol, Medikamenten und Toxinen, die aus dem Magen-Darm-Trakt kommen. Ungesunde Lebensgewohnheiten, übermäßiger Alkohol- oder Drogenkonsum oder bestimmte hepatische Viren (z.B. Hepatitis) tragen zum Abbau der Leber bei. Das Endergebnis eines solchen Abbaus ist die Leberzirrhose: eine irreversible und extreme Narbenbildung der Leber.

Es gibt viele Kontroversen um Cannabiskonsum und Leberzirrhose. Das Endocannabinoid-System ist stark an der Leberzirrhose beteiligt, wie die moderne Medizin bestätigt. Es wird angenommen, dass die Verteilung der CB1- und CB2-Rezeptoren in der Leber und ihre Aktivitäten eine wichtige Rolle bei der Progression von Lebererkrankungen, Fibrose und Zirrhose spielen. Trotz dieses Verständnisses gibt es widersprüchliche Beweise dafür, wie Phytocannabinoide (wie THC und CBD) diesen physiologischen Prozess beeinflussen und ob sie nützlich oder ein beitragender Faktor sind. Lasst uns das untersuchen.
Was ist eine Leberzirrhose, was verursacht sie und welche Behandlungsmöglichkeiten gibt es?
Unter Zirrhose versteht man das späte, chronische Stadium der Vernarbung von Lebergewebe. In der Anfangsphase wird die Narbenbildung als Leberfibrose bezeichnet. Sie resultiert aus einer anhaltenden, chronischen Beschädigung der Leber, die eine ständige Wundheilung der Leber erzwingt und schließlich eine dauerhafte Narbenbildung zur Folge hat. Eine Zirrhose entsteht, wenn die Narbenbildung der Leber so stark ist, dass Aspekte der Leberfunktion beeinträchtigt werden. Chronische Leberzirrhose führt zu einer Störung der Leberstruktur und kann letztendlich zu Leberversagen führen.
Die Lebererkrankung ist für bis zu 2 Millionen Todesfälle pro Jahr verantwortlich, von denen 1 Million direkt mit Komplikationen der Leberzirrhose zusammenhängen. Die Leberzirrhose ist derzeit die 11. häufigste Todesursache weltweit.
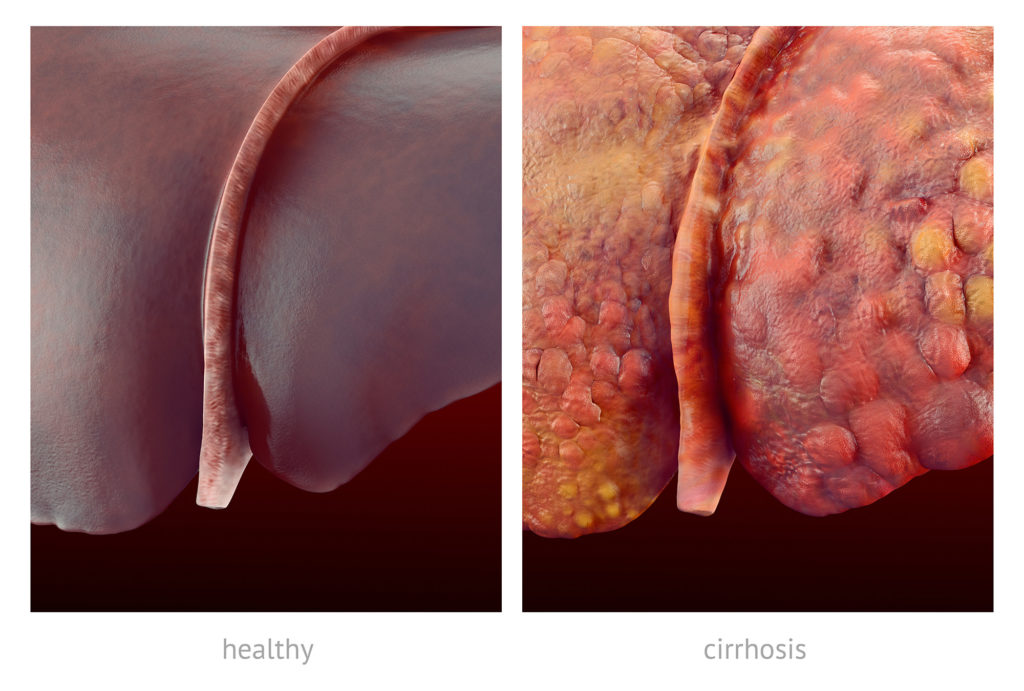
Die weltweit häufigsten Ursachen für Leberzirrhose sind Alkoholmissbrauch und Hepatitis C, obwohl auch andere Lebererkrankungen zu einer Zirrhose führen können. Eine dieser Erkrankungen ist die Fettleberkrankheit, die ebenfalls am häufigsten durch übermäßigen Alkoholkonsum verursacht wird.
Bislang gibt es keine bekannten Heilmittel für Leberzirrhose. Die Erkrankung ist durch eine Narbenbildung gekennzeichnet, die typischerweise irreversibel ist, unabhängig davon, wo sie am Körper auftritt. Wie jede andere Vernarbung gilt auch die Lebernarbe als irreversibel, obwohl die Beseitigung des ursächlichen Faktors das Fortschreiten der Krankheit verlangsamen kann.
Aufgrund der weltweiten Prävalenz der Leberzirrhose ist es eine hochgradig erforschte Erkrankung. In jüngster Zeit wurde das Endocannabinoidsystem als potenzielles Behandlungsziel genau unter die Lupe genommen. Dies liegt daran, dass zirrhosierte Leber im Vergleich zu normalen Lebern ein anderes Verhalten in Bezug auf endogene Cannabinoide und Cannabinoidrezeptoren zeigen. Hierin wird die große Kontroverse darüber geführt, ob Cannabis ein ursächlicher Faktor für die Leberzirrhose ist oder ob es sich um eine mögliche Behandlungsmöglichkeit handelt.
Das Endocannabinoid-System und die Leberzirrhose
Eine ganze Reihe von experimentellen Studien und klinischen Beobachtungen haben eine veränderte Aktivität von Endocannabinoiden und Cannabinoidrezeptoren während der Leberzirrhose festgestellt. Es wurde festgestellt, dass das Endocannabinoid-System (EC) in zirrhosierten Lebern sehr aktiv ist, mit einer extrem hohen Interaktion von Cannabinoidrezeptoren während des Fortschreitens der Krankheit. Die Interaktion der Cannabinoidrezeptoren ist jedoch sehr gering oder fehlt in normalen, gesunden Lebern vollständig.
In einer Studie aus dem Jahr 2011, die im British Journal of Pharmacology veröffentlicht wurde, zeigten die Forscher, dass sowohl CB1- als auch CB2-Rezeptoren in Proben von cirrhotic liver hochreguliert sind. Die Forscher fanden heraus, dass die Aktivierung des CB1-Rezeptors (Agonismus) die Fibrogenese (Bildung von Narbengewebe) intensiviert, während die Aktivierung des CB2-Rezeptors das Fortschreiten zur Fibrose hemmt. In der gleichen Studie zeigten die Forscher auch, dass der CB2-Rezeptor nach einer akuten Leberschädigung in den regenerativen Prozess integriert ist.
Diese Ergebnisse scheinen durch andere wissenschaftliche Literatur gestützt zu werden. In Nagetier-Versuchen wurden CB1- und CB2-Rezeptoren vollständig aus zirrhosierten Leberzellen entfernt, um die Auswirkungen einer vollständigen Deaktivierung zu bewerten. Entsprechend zeigte die Entfernung des CB1-Rezeptors eine deutliche Beschleunigung der Leberfibrose und die Entfernung des CB2-Rezeptors erhöhte Entzündungswerte, erhöhte Kollagenablagerung und Leberfett.
Diese Ergebnisse wurden 2005 durch eine weitere Studie von Julien et al. erneut bestätigt. Das Team zeigte, dass die Aktivierung des CB2-Rezeptors zu einer antifibrogenen Aktivität führte, was die Bedeutung des CB2-Rezeptors für den Regenerationsprozess nach einer Leberfibrose unterstützt.
Neben den Cannabinoidrezeptoren haben auch endogene Cannabinoide eine wichtige mechanistische Funktion bei der Leberzirrhose. Endogene Cannabinoide wie AEA und 2-AG tragen natürlich zum Verhalten der CB1- und CB2-Rezeptoren bei. Auf diese Weise können sie einige der antifibrogenen und profibrogenen Aktivitäten der Rezeptoren selbst anstoßen.
Es hat sich gezeigt, dass AEA die Fibrogenese bei Leberzirrhose reduziert. Umgekehrt vermittelt 2-AG die Fibrogenese möglicherweise völlig unabhängig, ohne Interaktion mit CB-Rezeptoren. In höheren Dosen induziert 2-AG jedoch den Zelltod von hepatischen Stellatzellen (HSCs) und könnte daher die Fibrogenese hemmen. Es wird angenommen, dass eine erhöhte HSC-Aktivität die Fibrogenese und Fibrose fördert.
Die oben genannten Untersuchungen zeigen, dass das Endocannabinoid-System in nahezu jedem Stadium der Zirrhosepathologie eine Rolle spielt. Dazu gehören auch mögliche Komplikationen der Zirrhose, wie z.B. die Leber-Enzephalopathie. Dies ist eine neuropsychiatrische Erkrankung, die speziell durch eine Schädigung der Leberfunktion verursacht wird. Die moderne Forschung beginnt zu zeigen, dass exogene Cannabinoide wie THC und CBD mit dem Endocannabinoidsystem so interagieren, dass sie Symptome der Leber-Enzephalopathie behandeln. Dies wird jedoch später in diesem Artikel näher erläutert.
Cannabis und das Fortschreiten der Leberzirrhose
Die Forschung über das Potenzial von Cannabis, das Risiko einer Leberzirrhose zu erhöhen, war vielfältig und umstritten. In den meisten Fällen sind die Ergebnisse völlig widersprüchlich.
Anfang 2019 testeten Dr. Igor Koturbash und andere Forscher der University of Arkansas auf die hepatotoxische Dosis von CBD. Die Modelle waren Nagetiere, denen CBD zunächst in einer akuten Toxizitätsphase und dann in einer subakuten Toxizitätsphase verabreicht wurde. In der ersten Phase wurden Mäusen eine Einzeldosis von bis zu 2460 mg/kg CBD verabreicht. Während der subakuten Phase wurden Mäusen über 10 Tage niedrigere Dosen (bis zu 615 mg/kg) verabreicht. Interessanterweise starben in der subakuten Phase der Prüfung 75 % der Mäuse oder starben innerhalb von 72-96 Stunden. Das Ergebnis war eine tiefe Leberhepatotoxizität.
Es ist wichtig, sich daran zu erinnern, dass diese als das Niveau der Hepatotoxizität von CBD angesehen werden und nicht bedeuten, dass der gesamte CBD-Konsum hepatotoxisch ist. Die Medien antworteten auf diese Forschung: „CBD kann Leberschäden verursachen“, aber in der Tat suchten die Forscher nur danach, welche maximale Dosis zu Lebergiftigkeit führen kann. Im Wesentlichen kamen die Forscher zu dem Schluss, dass CBD mit dem gleichen Stoffwechselweg wie viele andere Substanzen und Medikamente interagiert, was zu seiner Hepatotoxizität beitragen kann. Schließlich schlugen die Forscher einen Standard vor, nach dem die Dosierung für jede Person berechnet werden könnte, um die Wahrscheinlichkeit einer Hepatotoxizität zu verringern.
Im Jahr 2005 untersuchten französische Forscher die Auswirkungen des Cannabisrauchens auf das Fortschreiten der Fibrose bei chronischen Hepatitis-C-Patienten. Die Forscher untersuchten insgesamt 270 Patienten und berücksichtigten in ihren Berechnungen weitere Faktoren wie übermäßigen Alkoholkonsum, Tabakrauchen, Alter zum Zeitpunkt der Leberbiopsie und Steatose. Die Forscher kamen zu dem Schluss, dass schwere Fibrose durch den täglichen Cannabiskonsum vorhersagbar ist, unabhängig von den anderen Faktoren. Sie rieten, dass Patienten mit chronischer Hepatitis C auf den regelmäßigen Gebrauch von Cannabis verzichten sollten.
Diese Ergebnisse wurden durch eine weitere Studie aus dem Jahr 2008 mit 204 Patienten mit Hepatitis C unterstützt. Die Studie wurde an der University of San Francisco durchgeführt und basierte auf Basis von Basisdaten aus einer prospektiven, gemeindebasierten Kohortenstudie. Der primäre Prädiktor war der Cannabiskonsum, und die Ergebnisse wurden mit Hilfe eines Fibrose-Scores bei der Biopsie berechnet. Das Team kam auch zu dem Schluss, dass der tägliche Cannabiskonsum stark mit mittelschwerer bis schwerer Fibrose bei Patienten verbunden ist, bei denen bereits eine Hepatitis C diagnostiziert wurde.
Im Jahr 2013, an der McGill University in Quebec, Kanada, zeigte ein Team von Forschern, dass die Ergebnisse völlig im Widerspruch zu den oben genannten stehen. In dieser Studie bewertete das Team 690 Personen, bei denen HIV- und Hepatitis-C-Koinfektionen diagnostiziert wurden, die keine signifikante Fibrose oder Lebererkrankung im Endstadium hatten. Das war die Basislinie. An der Basislinie hatten 53 % Marihuana in den letzten 6 Monaten geraucht und verbrauchten durchschnittlich 7 Joints pro Woche, während 40 % tägliche Benutzer waren.
Forscher fanden heraus, dass jede weitere 10 Joints pro Woche das Risiko eines Fortschritts in Richtung Lebererkrankung oder Zirrhose im Endstadium leicht erhöht. Sie fanden jedoch auch heraus, dass wenn der Cannabis-Konsum 6-12 Monate vor der Diagnose HIV/Hepatitis C ausgeklammert wurde, er nicht mehr mit dem Fortschreiten der Fibrose oder Zirrhose in Verbindung gebracht wurde. In ähnlicher Weise fanden sie heraus, dass das höhere Risiko einer Zirrhose, das mit dem Cannabiskonsum verbunden war, abgeschwächt wurde, nachdem der Cannabis-Konsum ausgeklammert wurde.
Die Forscher führen die Ergebnisse anderer Studien auf einen möglichen umgekehrten Verursachungsmechanismus durch Selbstmedikation mit Cannabis zurück. Sie fanden kein verbundenes Risiko zwischen Cannabiskonsum und dem Fortschreiten der Leberfibrose oder Zirrhose.
Hepatische Enzephalopathie und Phytocannabinoide
Chronische Lebererkrankungen können zu einer hepatischen Enzephalopathie führen, einer Verschlechterung der Gehirnfunktion. Die wichtigste Aufgabe der Leber ist es, kontaminiertes Blut aus dem Magen-Darm-Trakt zu entnehmen und zu entgiften, sowie Medikamente und andere toxische Stoffe, die über den Magen-Darm-Trakt in den Körper gelangen. Wenn seine Funktion zu stark beeinträchtigt wird, sammeln sich Giftstoffe im Körper an, auch im Gehirn.
Es gibt keine überwältigende Menge an Daten über die Rolle des Endocannabinoids bei der Leber-Enzephalopathie. Sie ist dennoch zuverlässig und vielversprechend für die weitere Untersuchung von Behandlungen.
In einer Studie aus dem Jahr 2006 beobachteten Forscher erhöhte Werte von endogenem Cannabinoid, 2-AG, im Gehirn von Mäusen mit starkem Leberversagen. Das Forscherteam nutzte dies als Biomarker dafür, dass das Endocannabinoid-System auf Leberfunktionsstörungen reagierte. Die Mäuse wurden mit exogenem 2-AG und einem weiteren CB1-Rezeptor-Antagonisten, SR141716A, behandelt und ihre neurologischen Werte verbesserten sich. Ihre Ergebnisse verbesserten sich erneut, wenn sie mit dem CB2-Rezeptor-Agonisten HU308 behandelt wurden. Die Forscher kamen zu dem Schluss, dass die Modulation des Endocannabinoidsystems durch exogene Cannabinoide, entweder als CB1-Antagonisten oder CB2-Agonisten, Potenzial für zukünftige Behandlungen aufweist.
In einer weiteren Studie berichteten Forscher, dass die Stimulation von AMPK (einem zerebralen Enzym und wichtigen intrazellulären Energiesensor) eine Reaktion auf Leberversagen ist. Dieses Enzym wird durch das Endocannabinoid-System reguliert. Die Verabreichung von THC an Mäuse, die durch die Leber-Enzephalopathie induziert wurden, erhöhte den AMPK-Spiegel und stellte die normale Gehirnfunktion wieder her. Dies liegt daran, dass bei Leberversagen (wie bereits im Artikel besprochen) der CB2-Rezeptor stark stimuliert und reaktiv ist.
Es gibt auch eine Reihe von Forschungsarbeiten über die Rolle des Endocannabinoidsystems bei der hepatischen Vasodilatation und anderen Kreislaufveränderungen während der Zirrhose. Diese Fragen sind auch für die wachsende Forschungsarbeit rund um das Endocannabinoid-System und seine Reaktion während der Zirrhose relevant.
Was wir über Cannabis und Zirrhose wissen und was wir nicht wissen
Die vorliegenden Untersuchungen zeigen einen klaren Zusammenhang zwischen dem Endocannabinoid-System und der Leberzirrhose. Zumindest bestätigt die Forschung, dass das Endocannabinoid-System wie ein Rettungsteam für einen Patienten mit einer degenerierenden Leber wirkt. Wenn die Erkrankung schwerwiegend wird, wie z.B. bei Leberzirrhose oder Leber-Enzephalopathie, ist das Endocannabinoid-System ein vielversprechendes Ziel für die Behandlung.
Wenn es jedoch um die Behandlung mit Cannabis geht (und ob es tatsächlich zu einem bereits bestehenden Lebererkrankungen beiträgt oder nicht), bleibt umstritten. Die Beweise sind zu widersprüchlich und das Thema erfordert viel weitere Untersuchungen, um die Rolle von Cannabis als Medikament besser zu verstehen. Auf jeden Fall rechtfertigt es definitiv weitere Forschungen und sollte in Zukunft ein wichtiger Ansporn für Forscher sein.
- Disclaimer:Dieser Artikel stellt keinen Ersatz für eine professionelle medizinische Beratung, Diagnose oder Behandlung dar. Wenden Sie sich immer an Ihren Arzt oder eine andere zugelassene medizinische Fachkraft. Sie sollten wegen etwas, das Sie auf dieser Website gelesen haben, weder zögern, Ihren Arzt aufzusuchen, noch deswegen eine medizinische Beratung missachten.












Sollte Dir eigentlich dieser Dr. Sanjai Sinha hier erklären können. Ich konsumiere seit 30 Jahren Cannabis und hab eine 1a Leber. Trinke aber dafür kein Alkohol, keine Medikamente, keine anderen Drogen, kein fettes Fleisch, betreibe Sport und bin total schlank.
Habe Leberzirrhose durch Rheumamedikamente trinke keinen Alkohol.
Wie wirkt Cannabis.