La deficiencia clínica del sistema endocannabinoide (CECD) es un trastorno hipotético que se ha relacionado con diversas enfermedades, como la fibromialgia, migraña y síndrome del intestino irritable. De momento se ha investigado poco, pero si se descubre que existe, podría ser responsable de estas enfermedades tan comunes y de muchas otras relacionadas.
El término deficiencia clínica del sistema endocannabinoide (CECD, por sus siglas en inglés) fue acuñado recientemente, en 2004, por el Dr. Ethan Russo. Hasta que el campo de investigación se amplíe, esta afección sigue siendo principalmente una teoría, pero con una base muy sólida. Básicamente, Ethan Russo fundamenta su teoría en la idea de que hay muchos trastornos cerebrales que surgen de una deficiencia en los neurotransmisores, y que muchas otras afecciones pueden surgir de manera parecida com consecuencia de una deficiencia en los endocannabinoides.
Así pues, Russo muestra que existe una gran evidencia que sugiere que la deficiencia endocannabinoide está relacionada con las migrañas, la fibromialgia y el síndrome del intestino irritable. En este artículo, analizamos las complejas correlaciones entre la deficiencia endocannabinoide y algunas de estas patologías comunes. En general, es una noción compleja que muchas de estas patologías tengan como posible causa la deficiencia endocannabinoide, y todavía queda mucha investigación por hacer en este campo.

Migraña, serotonina y las plaquetas del plasma sanguíneo
Las migrañas son una de las tres enfermedades que presentan patrones clínicos y bioquímicos comunes que pueden apuntar a una CECD subyacente. Se cree que la migraña está influenciada por la función endocannabinoide, ya que las áreas sospechosas de estar involucradas en la generación de migrañas también se ven afectadas por la actividad de los cannabinoides. Además, se cree que el endocannabinoide anandamida, con su papel en la modulación del dolor y la transmisión de serotonina, afecta positivamente a quienes padecen la afección.
La bioquímica de la migraña es muy compleja y poco conocida, pero se sabe que se presentan altos niveles de serotonina durante los ataques. Se ha demostrado que el THC y su ligando endógeno, la anandamida, inhiben la serotonina en dosis altas (aunque las dosis bajas pueden aumentar su producción), especialmente en las plaquetas del plasma sanguíneo. Las plaquetas contienen las mayores reservas de serotonina del organismo, que también están presentes en el sistema nervioso entérico y por todo el cerebro. Se cree que la liberación de serotonina de las plaquetas es esencial para la generación de migrañas y, sobre esta base, a menudo se considera la migraña como una enfermedad de la sangre.
El efecto del THC sobre la liberación de serotonina y el consiguiente alivio de la migraña es lo que finalmente apunta hacia la posibilidad de una deficiencia endocannabinoide subyacente. Según la investigación presentada, la deficiencia de anandamida puede conducir a una mayor liberación de serotonina, lo que al final resulta en una migraña. Cuando circula suficiente anandamida por la sangre y el cerebro, se puede inhibir la liberación de serotonina, y por lo tanto aliviar los síntomas de la migraña.
Fibromialgia y deficiencia de serotonina
La fibromialgia es un trastorno, caracterizado por el dolor crónico, que generalmente se considera que tiene una naturaleza neuropsiquiátrica y para el que la medicina moderna tiene muy pocas opciones de tratamiento. Según un estudio de 2014 realizado por el National Pain Report, más del 30 % de los pacientes con fibromialgia usan cannabis medicinal como tratamiento, ya sea automedicándose o con receta. El 62 % de los que comunicaron haber usado cannabis medicinal describió una mejora significativa después del tratamiento.

En un estudio que documentaba el efecto de la nabilona en pacientes con fibromialgia, los sujetos experimentaron una mejora significativa de los síntomas cuando se les administraba el cannabinoide. Otro estudio demostró que la calidad de vida mejoraba considerablemente en pacientes con fibromialgia que se autoadministraban cannabis oral o fumado.
El estudio más reciente realizado sobre este tema tuvo lugar en 2018. Se estudió y trató a veintiséis pacientes con cannabis medicinal durante 10-12 meses. Los investigadores informaron de una mejora significativa en los pacientes en todos los aspectos de su estudio, y descubrieron que incluso el 50 % de los estudiados había dejado de tomar otros medicamentos para sus síntomas de fibromialgia.
También se sabe que, en la fibromialgia, los niveles de serotonina en las plaquetas se ven afectados, aunque se cree que la deficiencia de serotonina, en lugar de la abundancia excesiva, es responsable de la percepción anormal del dolor por parte del paciente. Esta disparidad no se entiende completamente, y es algo sorprendente dado el alto grado de comorbilidad entre las enfermedades.
En un estudio, hasta el 63 % de los pacientes con fibromialgia primaria también informaron de síntomas de migraña; en otro, se descubrió que el 22,2 % de los pacientes con migraña primaria también tenían fibromialgia. Esta disparidad puede explicarse en parte por las diferencias de género, ya que ninguno de los pacientes masculinos con migraña informó de síntomas de fibromialgia, y esta última enfermedad la sufren de forma abrumadora las mujeres, que comprenden el 90 % de los pacientes.
El SII y la relación entre el cerebro y el intestino
El síndrome del intestino irritable (SII) es una enfermedad gastrointestinal común que se presenta en forma de hinchazón, cólicos abdominales y diarrea. Durante mucho tiempo, se ha sospechado que existe una relación entre el SII y la disfunción neuropsiquiátrica, ya que la afección suele ser comórbida con trastornos psiquiátricos como la ansiedad, la depresión, y el TEPT. Los síntomas agudos suelen aparecer en momentos de angustia mental. Sin embargo, como los endocannabinoides se expresan en el sistema nervioso entérico (SNE), así como en las zonas del cerebro afectadas por dichos trastornos psiquiátricos, su efecto puede ser independiente.
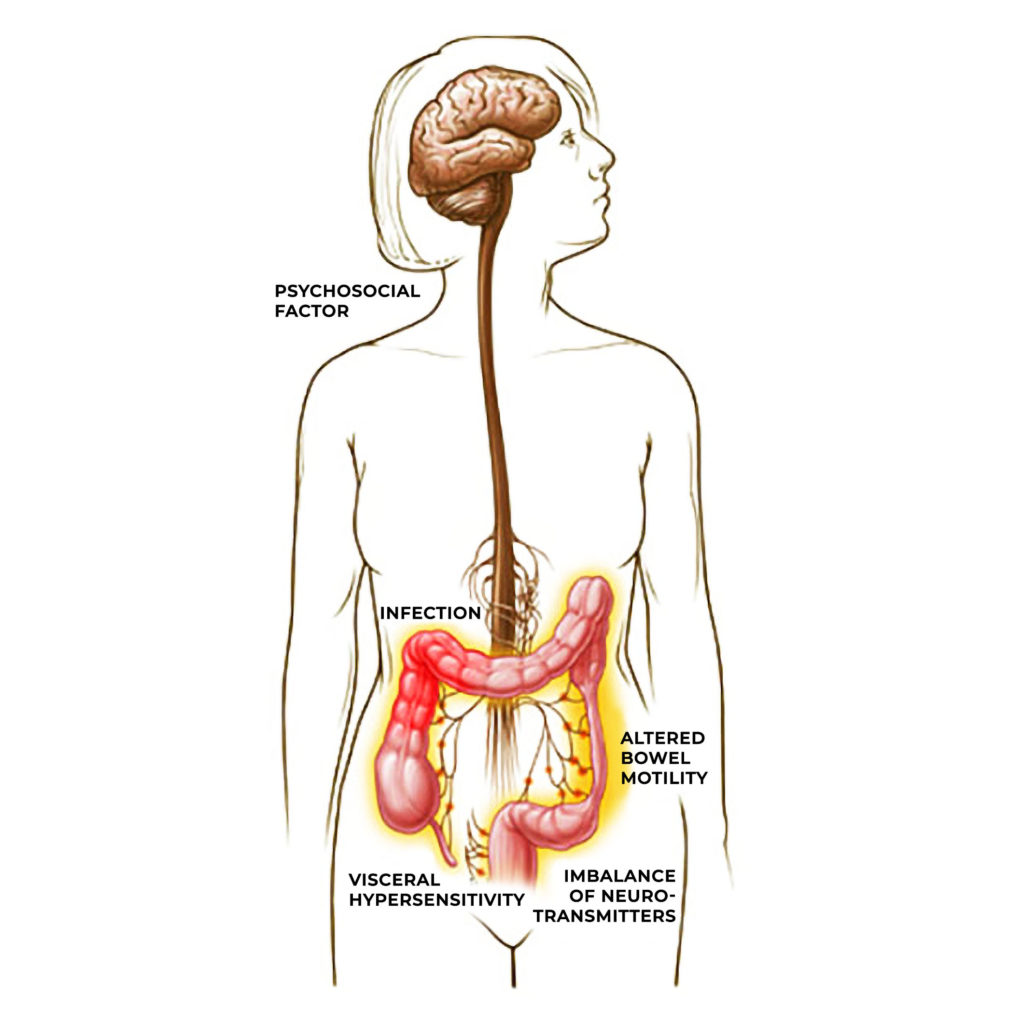
La serotonina también juega un papel en el SII, al influir en la motilidad intestinal (las acciones peristálticas del colon, que se vuelven «espasmódicas» o incontrolables durante los episodios del SII), la sensibilidad y la secreción de fluidos. Curiosamente, se ha demostrado que los pacientes con SII-D (caracterizada por la diarrea) presentan un aumento de los niveles de serotonina en sangre, mientras que los que padecen SII-E (que se caracteriza por el estreñimiento) presentan niveles reducidos de serotonina.
El efecto de la serotonina en los pacientes con SII sugiere una correlación con la deficiencia endocannabinoide, dado que la ingestión de cannabinoides afecta los niveles sanguíneos de serotonina. Dicho esto, es particularmente difícil de precisar, ya que en algunos casos los niveles de serotonina son deficientes y, en otros, los niveles de serotonina son excesivos.
Receptores cannabinoides en el sistema nervioso entérico
Se ha demostrado que la activación de los receptores cannabinoides en el sistema nervioso entérico (SNE) reduce la hipersensibilidad del intestino, además de reducir la motilidad intestinal y la inflamación. Muchos enfermos de SII consumen cannabis para aliviar sus síntomas, aunque algunos informan de que los síntomas empeoraron después de comenzar el uso; algunos incluso proponen que el cannabis es un desencadenante del SII en ciertas personas.
La coincidencia entre casos de estas enfermedades ha llevado a la hipótesis de que todas son expresiones del mismo trastorno somático subyacente. Muchos enfermos de SII también informan de síntomas de migraña, y hasta el 70 % de los que padecen fibromialgia también presentan síntomas de SII. Muchos tienen las tres, pero no es estrictamente necesario que las tres estén presentes para que una afección subyacente, como la CECD, sea la causa, ya que muchos trastornos del espectro manifiestan síntomas notablemente diferentes de un paciente a otro y pueden estar implicadas otras afecciones relacionadas.
¿Es responsable una enfermedad subyacente?
La idea de que un sistema endocannabinoide disfuncional sea responsable de este trastorno somático hipotético ha surgido por primera vez durante los últimos años. En 2004, cuando se propuso por primera vez la teoría del trastorno de la CECD, los investigadores sugirieron que el alto grado de comorbilidad, junto con la característica común de la actividad inusual del receptor cannabinoide, apuntaban a un trastorno subyacente del sistema endocannabinoide.
Muchas enfermedades conocidas se pueden atribuir a la disfunción de un sistema neurotransmisor específico: el Alzheimer lo causa la deficiencia del neurotransmisor de acetilcolina y el Parkinson se debe a la deficiencia de dopamina relacionada con la edad. Por lo tanto, es lógico suponer que una deficiencia en los neurotransmisores cannabinoides también causaría un trastorno específico o conjunto de trastornos relacionados.
La relación con el sistema de señalización de serotonina no se puede ignorar cuando se investiga la posibilidad de la existencia de la CECD. Los estudios conductuales sugieren que los efectos de la señalización endocannabinoide están mediados por la regulación del sistema de serotonina. Por ejemplo, se ha demostrado que el THC inhibe la liberación de serotonina de las plaquetas en las personas que padecen migraña, además de aumentar la síntesis de serotonina en el cerebro. 2-AG y el cannabidiol han demostrado efectos similares. Sin embargo, se cree que los efectos independientes de los cannabinoides en los receptores cannabinoides son la causa subyacente de la CECD, a pesar de esta posible relación fundamental con la señalización de serotonina.
Si se demuestra la existencia de la CECD, se pueden investigar terapias dirigidas, lo que determinaría la naturaleza precisa de la deficiencia y determinaría la proporción y la dosis apropiadas de cannabinoides exógenos suplementarios. En la actualidad, el tratamiento de estas enfermedades suele aplicarse a través de la ingestión de extractos de cannabis crudo o fumando, lo que puede implicar proporciones de cannabinoides muy diferentes entre las variedades de cannabis. Debido al efecto dependiente de la dosis de muchos cannabinoides, el alivio de los síntomas puede no ser el adecuado con algunas variedades.
- Disclaimer:Este artículo no tiene la intención de sustituir el consejo, diagnóstico y tratamiento médicos profesionales. Siempre hay que consultar a un médico u otro profesional médico titulado. No hay que retrasar la búsqueda de asistencia médica ni ignorar el consejo médico debido a algo que se haya leído en esta página web.










