Klinische endocannabinoïde-deficiëntie (CECD) is een spectrumstoornis die gelinkt wordt aan ziektes zoals fibromyalgie, migraine en het prikkelbare darmsyndroom. Tot op heden is er nog maar weinig onderzoek naar deze speculatieve aandoening gedaan, maar als ze echt zou bestaan, dan zou ze verantwoordelijk kunnen zijn voor deze en vele andere aandoeningen.
Klinische endocannabinoïde-deficiëntie (CECD) is een term die pas in 2004 door Dr Ethan Russo voor het eerst in de mond werd genomen. Tot men meer onderzoek naar deze stoornis doet, blijft deze stoornis echter vooral een theorie, maar wel eentje met een gegronde basis. In essentie baseert Ethan Russo zijn theorie op het idee dat er veel hersenaandoeningen voortkomen uit neurotransmitter-deficiëntie en dat daardoor vele andere aandoeningen op gelijkaardige basis uit endocannabinoïde-deficiëntie zouden kunnen voortkomen.
Zoals het er nu uitziet, toont Russo dat er heel wat bewijs bestaat dat de band tussen endocannabinoïde-deficiëntie en migraine, fibromyalgie en het prikkelbare darmsyndroom suggereert. In dit artikel nemen we een kijkje naar het complexe verband tussen endocannabinoïde-deficiëntie en enkele van deze veelvoorkomende pathologieën. Over het algemeen is het een complexe opvatting om te beweren dat vele van deze pathologieën als onderliggende oorzaak mogelijk endocannabinoïde-deficiëntie hebben en er moet dan ook nog veel onderzoek binnen dit domein uitgevoerd worden.

Migraine, serotonine en bloedplasma-bloedplaatjes
Migraines zijn een van de drie aandoeningen die veelvoorkomende klinische en biochemische patronen vertonen die op het onderliggende CECD zouden kunnen wijzen. Er wordt gedacht dat migraines door endocannabinoïde functies beïnvloed worden, aangezien heel wat gebieden die bij het ontstaan van migraines betrokken zijn, door cannabinoïde activiteiten beïnvloed worden. Bovendien wordt aangenomen dat de endocannabinoïde anandamide, die een rol speelt in pijnmodulatie en serotonineoverdracht, een positieve invloed heeft op patiënten die aan deze aandoening lijden.
De biochemie achter migraine is een zeer ingewikkelde materie die nog niet goed begrepen wordt, maar wat wel is geweten, is dat er tijdens migraineaanvallen hoge dosissen serotonine vrijkomen. Bij THC en zijn endogene ligand anandamide is aangetoond dat ze hoge dosissen serotonine remmen (hoewel lage dosissen de productie kunnen verhogen) en dit in het bijzonder in de bloedplaatjes van bloedplasma. De bloedplaatjes bevatten in het menselijke lichaam de hoogste serotoninereserves. Serotonine is daarnaast ook aanwezig in het volledige zenuwstelsel en in de hersenen. Er wordt aangenomen dat het vrijgeven van serotonine door de bloedplaatjes cruciaal is in het ontstaan van migraines en er wordt dan ook vaak gedacht dat migraine in se een bloedziekte is.
Het effect van THC op het vrijgeven van serotonine en het daaropvolgende uitbreken van migraine is wat uiteindelijk wijst op een mogelijke onderliggende endocannabinoïde-deficiëntie. Volgens het gepubliceerde onderzoek, kan een anandamidetekort lijden tot een verhoogde vrijgave van serotonine waardoor uiteindelijk migraine ontstaat. Als er voldoende andandamide in het bloed en de hersenen zou circuleren, zou het vrijkomen van serotonine geremd kunnen worden en zouden op deze manier ook de symptomen van migraine verlichten.
Fibromyalgie en serotonine-deficiëntie
Fibromyalgie is een pijnstoornis waarvan wordt aangenomen dat ze in se neuropsychiatrisch is en waar binnen de moderne geneeskunde maar weinig behandelingen tegen bestaan. Volgens een onderzoek uit 2014 door de National Pain Report, gebruikt meer dan 30% van de fibromyalgiepatiënten medische cannabis als behandeling, dit op voorschrift of uit eigen beweging. Onder de personen die medische cannabis hebben gebruikt, rapporteerde 62% over aanzienlijke verbeteringen na de behandeling.

In een andere studie waarin het effect van nabilone op fibromyalgiepatiënten omschreven werd, ervaarden de personen een aanzienlijke verbetering van de symptomen nadat ze de cannabinoïde hadden toegediend gekregen. Een andere studie toonde aan de levenskwaliteit van fibromyalgiepatiënten er aanzienlijk was op vooruitgegaan bij personen die uit eigen beweging cannabis smoorden of oraal tot zich namen.
De meest recente studie met betrekking tot dit onderwerp vond in 2018 plaats. 26 patiënten werden tijdens een periode van 10-12 maanden bestudeerd en behandeld met medische cannabis. De onderzoekers rapporteerden een aanzienlijke verbetering binnen ieder domein van het onderzoek bij hun patiënten. Ze stelden zelfs vast dat 50% van de betrokken personen stopten met het nemen van andere medicijnen voor hun fibromyalgiesymptomen.
Van de serotonineniveaus in de bloedplaatjes is ook bekend dat ze door fibromyalgie beïnvloed worden, hoewel wordt aangenomen dat eerder het tekort aan serotonine in plaats van de overvloed, verantwoordelijk is voor de afwijkende perceptie van pijn bij de patiënt. Deze ongelijkheid wordt niet volledig begrepen en is zelfs verrassend rekening houdende met de hoge graad van comorbiditeit tussen de twee ziektes.
In een bepaalde studie bleken ongeveer 63% van mensen die primair aan fibromyalgie lijden ook symptomen van migraine te rapporteren, terwijl een andere studie ontdekte dat 22,2% van de mensen die primair aan migraine lijden ook fibromyalgie bleken te hebben. Deze ongelijkheid kan deels door het geslachtsverschil worden verklaard aangezien geen enkele van de mannelijke migrainepatiënten ook symptomen van fibromyalgie vertoonde en aangezien het laatste geval zich vooral bij vrouwen, maar liefst 90% van de patiënten, voordeed.
IBS en het verband tussen de hersenen en de darmen
Het prikkelbare darmsyndroom (IBS) is een vaak voorkomende gastro-enterische aandoening die zich manifesteert via een opgeblazen gevoel, buikkrampen en diarree. Er bestaat al lang een vermoeden van een verband tussen IBS en een neuropsychiatrische aandoening aangezien de aandoening vaak comorbide is met psychiatrische aandoeningen zoals angst, depressie en PTSS. Acute symptomen doen zich dan ook vaak voor in tijden van mentale spanning. Aangezien endocannabinoïden echter een werking hebben op het volledige zenuwstelsel, evenals de gebieden van de hersenen die door psychiatrische aandoeningen worden getroffen, kan hun effect onafhankelijk zijn.
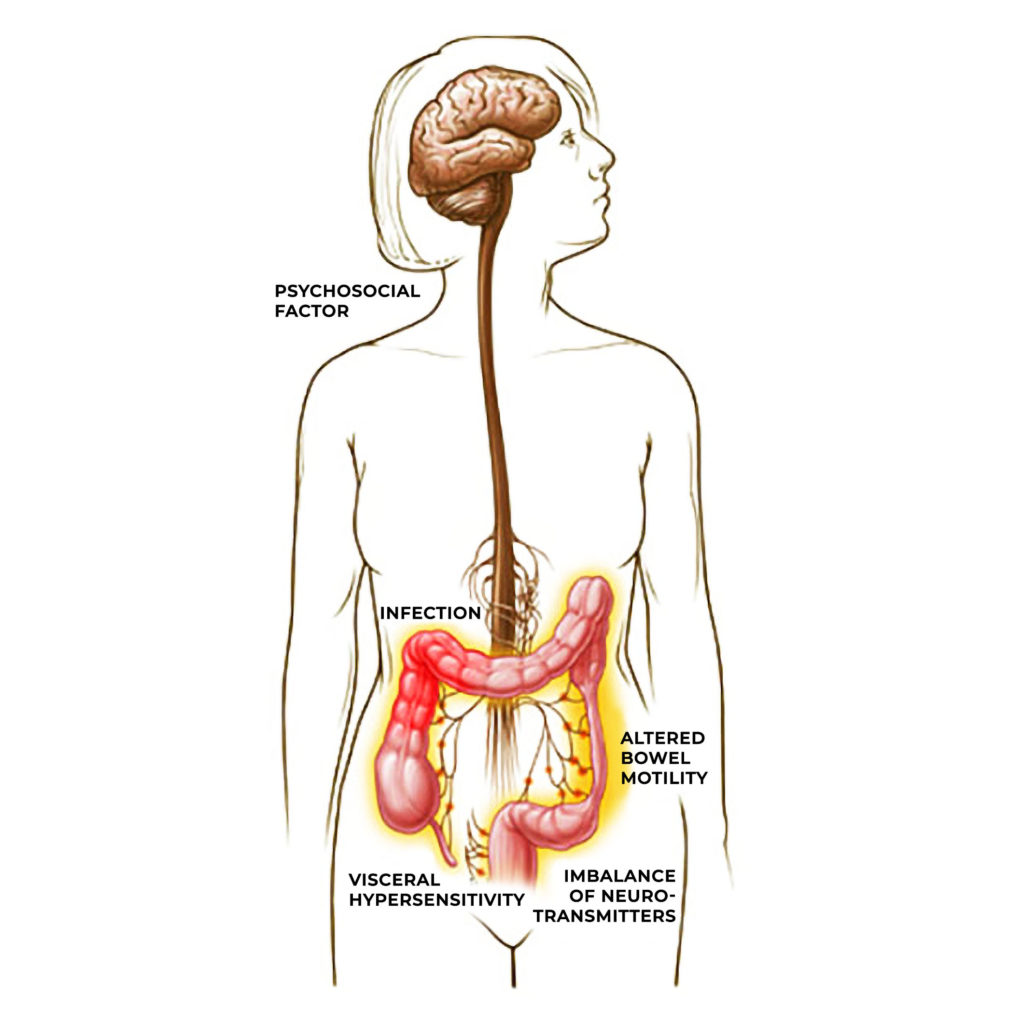
Serotonine speelt ook een rol bij IBS door de darmmotiliteit (de peristaltische acties van de dikke darm die spastisch of ongecontroleerd wordt tijdens IBS-aanvallen), gevoeligheid en vochtafscheiding te beïnvloeden. Interessant hierbij is dat IBS-D (gekenmerkt door diarree) patiënten verhoogde bloedspiegelserotonineniveaus vertoonden, terwijl IBS-C (gekenmerkt door constipatie) patiënten verlaagde serotonineniveaus vertoonden.
Het effect van serotonine bij IBS-patiënten suggereert een verband met endocannabinoïde deficiëntie aangezien het innemen van cannabinoïden de bloedspiegel van serotonine beïnvloedt. Dat gezegd zijnde, is het bijzonder moeilijk om precies te bepalen aangezien er in sommige gevallen een serotonineniveau-deficiëntie is en in andere gevallen dan weer een overvloed aan serotonine is.
Cannabinoïde receptoren binnen het enterische zenuwstelsel
Het is bewezen dat de activatie van cannabinoïde receptoren binnen het enterische zenuwstelsel zowel de hypersensiviteit van de darm verlaagt als de darmmotiliteit en de ontstekingen vermindert. Vele IBS patiënten gebruiken cannabis om hun symptomen te verlichten, hoewel sommige ook aangaven dat de symptomen toenamen na het gebruik. Sommigen beweren zelfs dat cannabis IBS triggerde bij bepaalde individuen.
Het overlappen van verschillende instanties van deze aandoeningen heeft geleid tot de hypothese dat ze allemaal voortkomen van dezelfde onderliggende somatische aandoening. Vele IBS patiënten rapporteren ook migrainesymptomen en tot 70% van de fibromyalgiepatiënten vertoont ook IBS symptomen. Velen vertonen ze ook alle drie, hoewel het niet strikt noodzakelijk is om ze alle drie te hebben om CECD als onderliggende oorzaak te kunnen aanduiden aangezien bij vele spectrumstoornissen zich verschillende symptomen die van patiënt tot patiënt verschillen, voorkomen en aangezien er ook andere gerelateerde aandoeningen een invloed kunnen hebben.
Kan een onderliggende aandoening verantwoordelijk zijn?
Het is pas de afgelopen jaren dat het idee dat een disfunctioneel endocannabinoïde systeem verantwoordelijk is voor deze gepostuleerde somatische stoornis, haar intrede heeft gedaan. Toen in 2004 voor de eerste maal over de CECD aandoening werd gesproken, beweerden onderzoekers dat de hoge graad van comorbiditeit, samen met de vaak voorkomende eigenschap van ongebruikelijke cannabinoïdenreceptoractiviteit wees op een onderliggende stoornis van het endocannabinoïde systeem.
Vele bekende aandoeningen kunnen aan de disfunctie van een specifiek neurotransmittersysteem toegeschreven worden: Alzheimer wordt veroorzaakt door een tekort aan acetylcholine neurotransmitter en Parkinson dan weer door een tekort aan leeftijd-gerelateerde dopamine. Het is daarom vanzelfsprekend om ervan uit te gaan dat een tekort aan cannabinoïde neurotransmitters ook een bepaalde stoornis of een reeks stoornissen zou veroorzaken.
De relatie met het serotoninesignaleringssysteem kan niet worden genegeerd als het mogelijke bestaan van CECD onderzocht wordt. Gedragsstudies beweren dat de effecten van endocannabinoïde signalering tussenbeide komen bij de regulatie van het serotoninesysteem. Zo toont THC bijvoorbeeld dat het een remmend effect heeft op het vrijkomen van serotonine uit de bloedvaten bij migrainepatiënten en dat het zorgt voor een toenemende synthese van serotonine in de hersenen. 2-AG en cannabidiol toonden vergelijkbare effecten. Ondanks hun mogelijk fundamentele relatie met serotoninesignalering wordt echter gedacht dat de onafhankelijke effecten van cannabinoïden op de cannabinoïdereceptor de onderliggende oorzaak van CECD zouden kunnen zijn.
Als het bestaan van CECD bewezen is, kunnen doelgerichte therapieën worden onderzocht waardoor de precieze aard van het tekort en de juiste hoeveelheid en dosering van supplementaire exogene cannabinoïden kan worden bepaald. Tegenwoordig gebeurt de behandeling van deze aandoeningen meestal door het consumeren van ruwe cannabisextracten of door smoren, wat kan leiden tot het opnemen van verschillende cannabinoïdeverhoudingen afhankelijk van de cannabissoort die gebruikt wordt. Aangezien het effect van vele cannabinoïden afhangt van de dosis, kan de verlichting van symptomen bij sommige variëteiten niet voldoende zijn.
- Disclaimer:Dit artikel kan niet ter vervanging worden gebruikt voor professioneel medisch advies, een diagnose of behandeling. Neem altijd contact op met uw arts of andere bevoegde deskundigen. Stel het vragen van medisch advies niet uit en negeer medisch advies niet naar aanleiding van wat u heeft gelezen op deze website.










