Tuberculose (TB) is een slopende ademhalingsziekte die onbehandeld tot de dood leidt. Vaccinatieprogramma’s en antibiotica zijn er de afgelopen decennia in geslaagd om de verdere ontwikkeling van TB op succesvolle wijze af te remmen, maar medicatie-resistente stammen zijn nu opgedoken. Cannabis heeft antimicrobiële effecten op TB en vergelijkbare microben.
Wat is tubercolose?
Tuberculose (ook bekend als TB) is een microbiële infectie, die door verscheidene stammen van mycobacteriën (hoofdzakelijk Mycobacterium tuberculose) veroorzaakt wordt. Mycobacteriën hebben een overvloed aan zuurstof nodig om te overleven en zich te verdubbelen. Dit is precies waarom M. Tuberculose haar pijlen op de longen richt en waarom de nauw verwante leprabacterie, M. Leprae, clusters vormt in de epidermale en epitheelweefsels. Deze weefsels ontvangen, net zoals andere weefsels, zuurstof uit het bloed, maar ze kunnen ook zuurstof uit de atmosfeer absorberen.
Een infectie met M. Tuberculose leidt in de meeste gevallen tot een latente (asymptomatische) infectie. Nog erger is dat 5-15% van de infecties tot een actieve vorm van de ziekte leidt die gepaard gaat met chronische hoest, een versneld gewichtsverlies en koorts. Actieve tuberculose die onbehandeld blijft, leidt in 66% van de gevallen tot de dood. Met een behandeling (in de meeste gevallen een antibioticabehandeling) daalt de kans op overlijden licht. Daarenboven is de behandeling van de actieve vorm tijdrovend en bijzonder moeilijk. Dit betekent dat in plaats van post-diagnose behandeling, immunisatie de beste manier is om TB aan te pakken.
Men gelooft dat ongeveer een vierde van de wereldbevolking met M. tuberculose geïnfecteerd is en latente TB heeft; ongeveer 1% van de wereldbevolking raakt ieder jaar geïnfecteerd. In 2017 doken er ongeveer 10 miljoen nieuwe TB-gevallen wereldwijd op (en 1.3 miljoen doden door de ziekte), een daling van 2,6% in vergelijking met 2016. De prevalentie en het aantal TB-gevallen daalt en de afgelopen decennia is er een enorme vooruitgang gemaakt op behandelingsgebied. Toch vormt multi-medicatie-resistente tuberculose (MDR-TB) (multi drug resistent tuberculosis) een ernstige en stijgende bedreiging.
Medicatie-resistente tuberculose
MDR-TB treedt meestal op wanneer de eerste-lijn antiobioticabehandelingen worden gestopt of onderbroken vooraleer de bacteriën volledig zijn uitgeroeid. In dit geval, blijven meestal de sterkste, diegene met uiterst ondoordringbare celwanden, bacteriën over.
MDR-TB kan ook ontstaan omdat bacteriële cellen door genetische mutatie enzymen gaan uitschakelen en zo medicatie resistent worden of omdat cellen volledig gemuteerd zijn. Deze sterke bacteriën gaan zich dan vermenigvuldigen en kunnen, net zoals bij gewone TB, overgedragen worden. Het is wel zo dat het is bewezen dat uitbraken van MDR-TB minder frequent voorkomen bij gezonde mensen en vaker bij de mensen waarbij het immuunsysteem al zwakker is zoals bijvoorbeeld bij HIV/aids patiënten.
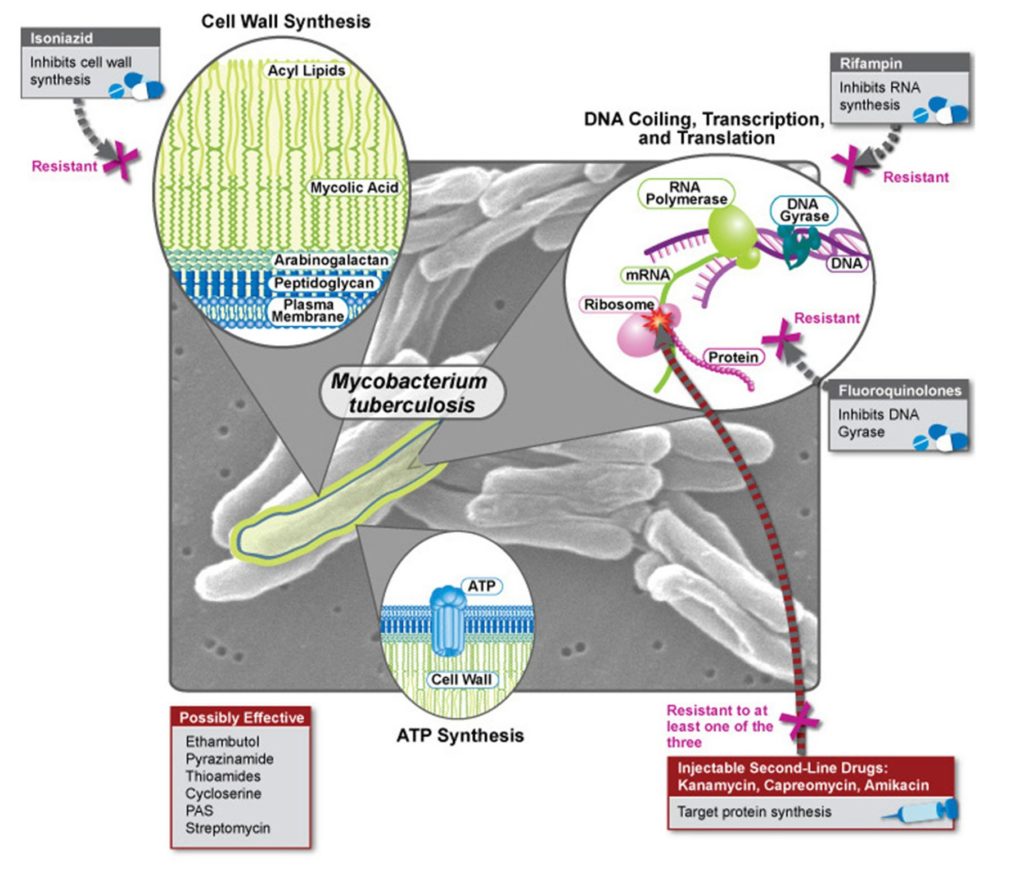
Van zodra een TB-infectie multi-medicatie-resistent wordt, stijgt de kans op overlijden in de meeste gevallen naar ongeveer 40%. Er zijn enkele medicijnen die MDR-TB kunnen behandelen, waaronder enkele vormen van chemotherapie, maar de bijwerkingen kunnen enorm zwaar zijn. Als deze zogenaamde ‘tweede-lijn’ behandelingen bovendien op een verkeerde wijze worden uitgevoerd, dan kan MDR-TB zelfs XDR-TB (extensively-drug-resistant TB of vrij vertaald extreem-medicatie-resistente TB) worden. Van alle MDR-TB diagnoses zal ongeveer 10% uiteindelijk naar XDR-TB evolueren. En hoewel XDR-TB vooral voorkomt in China, India, Rusland en Zuid-Afrika zorgen internationale reizen en migratie ervoor dat er overal in de wereld gevallen van deze vorm opduiken.
Hoewel MDR-TB nog steeds zeldzaam is en XDR-TB zelfs nog zeldzamer, kan het wel catastrofaal worden als dergelijke stammen van de ziekte hun weg naar de algemene bevolking vinden. Het standaard BCG vaccin kan nog steeds geen volledige garantie tegen deze ziektes leveren (zelfs bij ‘normale’ TB ligt de efficiëntie van het medicijn slechts tussen de 60-80%). Daarom dat er met haast en spoed naar nieuwe vaccins en behandelingen wordt gezocht en dat regeringen en internationale organisaties over de hele wereld heel wat geld in onderzoek en ontwikkeling pompen.
De geschiedenis van cannabis en TB
De lange geschiedenis van het gebruik van cannabis om tuberculose te behandelen werd op verschillende plekken ter wereld netjes gedocumenteerd en het is zelfs zo dat in sommige gevallen en op sommige plekken het gebruik van cannabis om TB te behandelen tot op de dag van vandaag nog steeds tot de plaatselijke gewoontes behoort. Toch heeft de evolutie en verspreiding van de moderne medische praktijken ervoor gezorgd dat cannabis op vele plekken niet meer tot de traditionele geneeskunde behoort.
Het gebruik van cannabis om tuberculose te behandelen, werd voor het eerst in India vastgelegd en blijkbaar was het ten tijde van de Indian Hemp Drugs Commission (de Indiase Hennep Medicatie Commissie) tussen 1893-1894 een welbekende methode. De Commissie kreeg van zowel Indiase als Westerse dokters getuigenissen te horen van het gebruik van cannabis om tuberculose en een aantal andere aandoeningen en ziektes te behandelen. Ze gingen er dan ook vanuit dat de toepassing in het toen hedendaagse Europa bekend was. Een ongewoon gebruik in India bestond uit het telen van cannabis op de plek waar een cobra werd gedood. De plaatselijke bevolking geloofde dat het gewas dat op deze plek groeide van uitzonderlijke medische krachten genoot en deze cannabis werd vooral geprezen om haar behandeling van TB.
Cannabis vormt een belangrijk onderdeel binnen de traditionele Afrikaanse geneeskunde en het werd in het bijzonder door de Zoeloes in Zuid-Afrika gebruikt in de behandeling van verschillende aandoeningen van het ademhalingssysteem, waaronder astma, gewone verkoudheden en tuberculose die met speciaal gemaakte afkooksels (infusies met heet water) werd behandeld. Daarnaast zijn er ook rapporten die melding maken van het gebruik van cannabis voor de behandeling van tuberculose in Mexico.
In dit specifieke geval rookten TB- en leprapatiënten grote hoeveelheden cannabis om de symptomen van hun ziektes te verminderen. Het is zelfs zo dat het gebruik van cannabis in Mexico tot op de dag van vandaag tot de traditionele Mexicaanse geneeskunde behoort, hoewel in deze moderne tijden tuberculose in de meeste gevallen met een alcoholvorm van cannabis wordt behandeld. Er zijn ook meldingen van het gebruik van cannabis binnen de traditionele Argentijnse geneeskunde om tuberculose te behandelen.
Hennepzaden gebruikt voor de behandeling van tuberculose in vooroorlogse Tsjechoslowakije
Extensively-drug-resistant TB is een groeiende bedreiging en het lijstje van nieuwe landen waar zich deze vorm van TB voordoet, groeit jaar na jaar.
In het vooroorlogse (pre-Wereldoorlog II) Tsjechoslowakije, werd op regelmatige basis van hennepzaden voor de behandeling van TB bij kinderen gebruikgemaakt. Voor 1948 (het jaar dat de Tsjecho-Slovaakse Farmaceutische Industrie werd genationaliseerd) bestond er een product op basis van cannabis met de naam Edzyme. Zelfs nu wordt er in bepaalde gebieden blijkbaar nog een vergelijkbaar product als huismiddel geproduceerd.
Voor dit huismiddel worden hennepzaadjes voor minstens 30 minuten in warme melk (60-80°C) ondergedompeld om nadien geperst en gefilterd te worden. Daarna krijgt de patiënt om de andere dag het mengsel toegediend. Elke dosis bestaat uit ongeveer 375 ml melk en 50 – 80 gram hennepzaden.
Bijna 30 jaar lang werden de resultaten en bevindingen van het gebruik van dit mengsel in het Jince Sanatorium in het westen van Tsjechoslowakije (nu een deel van Tsjechië) vastgelegd. Deze bevindingen geven aan dat de behandeling met hennepzaadmelk in de meeste gevallen tot opmerkelijke verbeteringen en zelfs succesvolle genezingen leidde en dit vaak zonder dat er andere medicijnen werden toegediend.
Er wordt beweerd dat de grote aanwezigheid van meervoudige onverzadigde vetzuren die zich in de primaire hennepzaadproteïne, edestin, bevinden belangrijk zijn in de behandeling van TB. Zo werd al aangetoond dat M. tuberculose bacteriën sneller worden vernietigd naarmate er hogere niveaus arachidonzuur aanwezig zijn. Arachidonzuur wordt aangemaakt in het lichaam via het metabolisme van linolzuur, wat dan weer in grote hoeveelheden in hennepzaad aanwezig is.
Modern onderzoek naar cannabis en TB
In de jaren 50 van de vorige eeuw begon onderzoek bewijs te leveren dat cannabis opmerkelijke antimicrobiële eigenschappen heeft en verder onderzoek naar het mogelijke gebruik van cannabis voor de behandeling van tuberculose leidde dan ook tot veelbelovende initiële resultaten. In 1960 werd aangetoond dat geïsoleerde cannabishars de groei van M. tuberculose en verscheidene andere bacteriële pathogenen remde en dat zelfs bij een 1:150.000 verdunning.
De kennis over de specifieke cannabinoïden zelf stond nog in haar kinderschoenen (CBD en CBN werden voor de eerste maal in de jaren 40 van de vorige eeuw geïsoleerd, maar THC en andere cannabinoïden werden pas in 1964 geïdentificeerd) en aangezien steeds meer landen hun anti-cannabis wetgeving in de jaren 60 en 70 van de vorige eeuw verstrengden, stagneerde ook het onderzoek van en met cannabis. Toch was het duidelijk dat CBD specifieke antimicrobiële eigenschappen heeft en wanneer het onderzoek in de jaren 90 van de vorige eeuw terug op kruissnelheid kwam, kreeg ook dit deel van het onderzoek hernieuwde aandacht.
Onderzoek naar de microbiële eigenschappen van cannabis heeft nu substantieel bewijs geleverd dat stammen van medicijn-resistente longontstekingen en MSRA door verschillende cannaboïden waaronder CBC, CBG, CBD en THC worden vernietigd. Tijdens een Israëlische studie uit 2011 werden ratten met M. tuberculose geïnjecteerd om zo experimentele auto-immune encefalomyelitis (een dierlijke vorm van multiple sclerose) tot stand te brengen.
De bevindingen van het onderzoek toonden aan dat regelmatige behandelingen met CBD de ontwikkeling van TB drastisch vertraagden. De onderzoekers concludeerden dat dit effect werd veroorzaakt door het remmen van T-celproliferatie door CBD, een eigenschap die CBD al meerdere malen heeft getoond. Expliciet wordt er niet over een direct bacterieel effect op M. tuberculose gesproken, maar het is perfect mogelijk dat CBD een rol speelde in het afremmen van de ontwikkeling van tuberculose.
Kan het gebruik van cannabis TB verergeren of zelfs veroorzaken?
Er bestaat substantieel bewijs dat er een verband bestaat tussen het roken van tabak en een verhoogd risico op tuberculose-infectie, waardoor sommige mensen op hun beurt beweren dat dan ook het roken van cannabis tot een verhoogd risico zou leiden. Toch bestaat er geen enkel bewijs dat het roken van cannabis (of alternatieve methodes om cannabinoïden te inhaleren zoals via vaporizing) een direct verband heeft met een verhoogd risico op het ontwikkelen van tuberculose.

Anderzijds, bestaat er wel aanzienlijk bewijs dat de verspreiding van tuberculose en andere besmettelijke ademhalingsziektes in de hand wordt gewerkt wanneer cannabis op onveilige manieren wordt geconsumeerd – gedeelde joints, gedeelde pijpen en zelfs ‘hot-boxing’ van een wagen of een kamer geven een verhoogde kans op de verspreiding van tuberculosemicroben. Bij het delen van pijpjes is het zelfs zo dat het risico op overdracht meer dan verdubbeld.
Bewijs dat gedeeld roken van cannabis het risico op TB verhoogt
In 2003 werden binnen een groep van jonge Kaukasische mannen in Queensland, Australië, verschillende gevallen van TB vastgesteld (een ongewone demografie voor de ziekte aangezien de infectiegraad normaal gezien heel wat hoger ligt bij Aboriginals omdat deze voor de Europese invasie nog nooit in contact waren geweest met de ziekte en daardoor ook geen natuurlijke weerstand hadden ontwikkeld.) Na verder onderzoek, bleek dat het ging om nauwverwante jongeren die tot dezelfde sociale groep behoorden en ook pijpjes met elkaar deelden. De studie concludeerde dat hoewel het nauwe contact de belangrijkste risicofactor was, het delen van de pijpjes het risico ook aanzienlijk verhoogde.

In 2004 bleek een groep van 11 jonge tuberculosepatiënten in het Amerikaanse Seattle, Washington met elkaar verbonden te zijn door het sociale gebruik van cannabis. 22 andere vrienden en personen waarmee ze in contact kwamen werden ook getest en het bleek dat 14 van hen (64%) positief reageerden op een tuberculinehuidtest. Uit verder onderzoek bleek dat de leden van de sociale groep regelmatig joints deelden in hun auto’s en kleine kamers (waarbij de ramen vaak volledig afgedekt waren om het illegaal gebruik van cannabis te verbergen) en daarbij maakten ze van hun omgeving soms opzettelijk een ‘hot-box’. Dit zorgde ervoor dat uitgeademde lucht samen met alle mogelijke bacteriën die aanwezig waren, herhaaldelijk weer werd geïnhaleerd.
Een van de potentiële problemen bij het uitzoeken van dergelijke zaken waarbij cannabis onder verschillende mensen wordt gebruikt, is het feit dat het hier op de meeste plekken ter wereld om een illegale activiteit gaat en dat de mensen daardoor niet geneigd zijn om de namen te noemen van anderen die een risico lopen. Het risico breidt zich trouwens ook verder uit naar mensen die zich niet meteen binnen de directe sociale kring bevinden zoals collega’s en familielenden.
Bij ziektes zoals TB is het cruciaal om een uitbraak onder controle te krijgen voor het een epidemie wordt en hierbij is het vitaal om alle contactpersonen van bestaande gevallen te identificeren en behandelen. Dit is zonder meer een bijkomstig negatief gevolg van een verbod op cannabis en rekening houdende met de opkomst van nieuwe medicatie-resistente stammen kan dit als een extra argument in het leven worden geroepen om cannabis te legaliseren en regulariseren en om mensen op gepaste wijze over de plant te informeren.
Cannabinoïden, TB en de Th1 immuunrespons
Als een individu met tuberculose geïnfecteerd raakt dan zet dit een reeks van immune responsen in werking die de voortgang en de uiteindelijke afloop van de ziekte bepalen. Deze immuunrespons verschilt van persoon tot persoon en bij het overgrote deel van de mensen zullen er zelfs nooit symptomen zichtbaar worden. Het is niet precies geweten welke mechanismen bepalen of je al dan niet natuurlijke immuniteit tegen TB hebt. Er zijn vele verschillende stammen en vele verschillende omgevings- en andere factoren die een invloed kunnen hebben.
Wat wel bekend is, is dat de Th1 immuunrespons een vitaal onderdeel is van de verdediging tegen intracellulaire pathogenen (microben die gastcellen infiltreren en zich daar gaan vermenigvuldigen, zoals bij TB) en bij individuen die vatbaar zijn voor symptomatische TB wordt hun Th1 immuunrespons geremd. Bij onderdrukking van de Th1, treedt de Th2 immuunrespons in werking. Deze respons heeft echter als doel om je lichaam tegen extracellulaire pathogenen (zoals vergif en parasieten) te verdedigen en wanneer deze respons wordt aangeroepen om je lichaam tegen Tb te verdedigen, gaat dit een averechts effect teweegbrengen en gaan de symptomen sneller en effectiever evolueren.
Verschillende rapporten en studies tonen aan dat cannabinoïden modulators van het immuunsysteem zijn. Ze zouden in het bijzonder de Th1 immuunrespons remmen terwijl ze de Th2 respons zouden stimuleren. In omstandigheden dat de activatie van de Th1 immuunrespons daarom cruciaal is om een infectie te bestrijden, zoals het geval is bij tuberculose, lijkt het dan ook dat het vermijden van cannabisgebruik voordelig zou zijn.
Het is duidelijk dat er nog heel wat onderzoek moet gedaan worden naar de complexe relatie tussen het endocannabinoïde systeem en de immuunrespons, en hoe cannabis iemand vatbaarder of infectiegevoeliger voor TB en vergelijkbare microbiële pathogenen maakt. Toch blijft het bacteriedodende effect van cannabinoïden onderzoekers fascineren en interesseren en al zeker aangezien medicijn-resistente bacteriën hun opmars maken. Cannabis zal zeker een rol in de controle en bestrijding van deze bacteriën spelen.
- Disclaimer:Dit artikel kan niet ter vervanging worden gebruikt voor professioneel medisch advies, een diagnose of behandeling. Neem altijd contact op met uw arts of andere bevoegde deskundigen. Stel het vragen van medisch advies niet uit en negeer medisch advies niet naar aanleiding van wat u heeft gelezen op deze website.











